Epidemiyoloji
| Üzerine bir serinin parçası ⓘ |
| Halk sağlığı |
|---|
 |
|
|
|
Epidemiyoloji, tanımlanmış bir nüfusta sağlık ve hastalık durumlarının dağılımı (kim, ne zaman ve nerede), örüntüleri ve belirleyicilerinin incelenmesi ve analizidir. ⓘ
Halk sağlığının temel taşıdır ve hastalık için risk faktörlerini ve önleyici sağlık hizmetleri için hedefleri belirleyerek politika kararlarını ve kanıta dayalı uygulamaları şekillendirir. Epidemiyologlar, çalışma tasarımı, verilerin toplanması ve istatistiksel analizi, sonuçların yorumlanması ve yayılması (akran değerlendirmesi ve zaman zaman sistematik inceleme dahil) konularında yardımcı olurlar. Epidemiyoloji, klinik araştırmalarda, halk sağlığı çalışmalarında ve daha az ölçüde biyolojik bilimlerdeki temel araştırmalarda kullanılan metodolojinin geliştirilmesine yardımcı olmuştur. ⓘ
Epidemiyolojik çalışmanın başlıca alanları arasında hastalık nedenselliği, bulaşma, salgın araştırması, hastalık gözetimi, çevresel epidemiyoloji, adli epidemiyoloji, mesleki epidemiyoloji, tarama, biyoizleme ve klinik deneylerde olduğu gibi tedavi etkilerinin karşılaştırılması yer alır. Epidemiyologlar, hastalık süreçlerini daha iyi anlamak için biyoloji, verileri verimli kullanmak ve uygun sonuçlar çıkarmak için istatistik, yakın ve uzak nedenleri daha iyi anlamak için sosyal bilimler ve maruziyet değerlendirmesi için mühendislik gibi diğer bilimsel disiplinlere güvenirler. ⓘ
Kelime anlamı "insanlar üzerinde yapılan çalışma" olan epidemiyoloji, Yunanca epi 'üzerinde, arasında', demos 'insanlar, bölge' ve logos 'çalışma, söz, söylem' kelimelerinden türetilmiştir ve sadece insan popülasyonları için geçerli olduğunu düşündürmektedir. Bununla birlikte, "epizooloji" terimi mevcut olmasına rağmen, terim zoolojik popülasyon çalışmalarında (veteriner epidemiyolojisi) yaygın olarak kullanılmaktadır ve bitki popülasyonları çalışmalarına da (botanik veya bitki hastalıkları epidemiyolojisi) uygulanmıştır. ⓘ
"Epidemik" ve "endemik" arasındaki ayrım ilk olarak Hipokrat tarafından, bir popülasyona "ziyaret edilen" (epidemik) hastalıklar ile bir popülasyonun "içinde bulunan" (endemik) hastalıkları birbirinden ayırmak için yapılmıştır. "Epidemiyoloji" terimi ilk kez 1802 yılında İspanyol doktor Villalba tarafından Epidemiología Española'da salgın hastalıkların incelenmesini tanımlamak için kullanılmış gibi görünmektedir. Epidemiyologlar ayrıca bir popülasyondaki hastalıkların etkileşimini de incelerler, bu durum sindemik olarak bilinir. ⓘ
Epidemiyoloji terimi artık sadece salgın, bulaşıcı hastalıkların değil, ilgili durumlar da dahil olmak üzere genel olarak hastalıkların tanımını ve nedenini kapsayacak şekilde yaygın olarak kullanılmaktadır. Epidemiyoloji yoluyla incelenen konulara örnek olarak yüksek tansiyon, akıl hastalıkları ve obezite verilebilir. Dolayısıyla bu epidemiyoloji, hastalık örüntüsünün insanoğlunun işlevinde nasıl bir değişikliğe yol açtığına dayanmaktadır. ⓘ
Epidemiyoloji, toplumdaki hastalık, kaza ve sağlıkla ilgili durumların dağılımını, görülme sıklıklarını ve bunları etkileyen belirteçleri inceleyen bir tıp bilimi dalıdır. ⓘ
Sağlığı geliştirmek ve hastalıkları azaltmak için sağlık bilgilerini toplamak, yorumlamak ve kullanmak bu bilim dalının amaçlarındandır. ⓘ
Tarihçe
Tıbbın babası olarak bilinen Yunan hekim Hipokrat hastalığa bir mantık getirmeye çalışmıştır; hastalığın oluşumu ile çevresel etkiler arasındaki ilişkileri incelediği bilinen ilk kişidir. Hipokrat, insan vücudundaki hastalıkların dört hümörün (kara safra, sarı safra, kan ve balgam) dengesizliğinden kaynaklandığına inanıyordu. Hastalığın tedavisi, vücudu dengelemek için söz konusu hümörü çıkarmak ya da eklemekti. Bu inanç, tıpta kan alma ve diyet uygulamalarına yol açtı. Endemik (genellikle bazı yerlerde bulunan ancak diğerlerinde bulunmayan hastalıklar için) ve epidemik (bazı zamanlarda görülen ancak diğerlerinde görülmeyen hastalıklar için) terimlerini icat etti. ⓘ
Modern dönem
16. yüzyılın ortalarında, Girolamo Fracastoro adında Veronalı bir doktor, hastalığa neden olan bu çok küçük, görülemeyen parçacıkların canlı olduğuna dair bir teori ortaya atan ilk kişiydi. Hava yoluyla yayılabildikleri, kendi kendilerine çoğalabildikleri ve ateşle yok edilebildikleri düşünülüyordu. Bu şekilde Galen'in miasma teorisini (hasta insanlardaki zehirli gaz) çürüttü. 1543 yılında De contagione et contagiosis morbis adlı bir kitap yazdı ve bu kitapta hastalıkları önlemek için kişisel ve çevresel hijyeni teşvik eden ilk kişi oldu. Antonie van Leeuwenhoek tarafından 1675 yılında yeterince güçlü bir mikroskobun geliştirilmesi, mikrop hastalık teorisiyle tutarlı canlı parçacıkların görsel kanıtını sağlamıştır. ⓘ
Ming Hanedanlığı döneminde, Wu Youke (1582-1652), 1641 ve 1644 yılları arasında etrafındaki çeşitli salgınları gözlemlediğinde, bazı hastalıkların Li Qi (戾气 veya zararlı etkenler) olarak adlandırdığı bulaşıcı etkenlerden kaynaklandığı fikrini geliştirmiştir. Wen Yi Lun (瘟疫论,Treatise on Pestilence/Treatise of Epidemic Diseases) adlı kitabı bu kavramı ortaya atan temel etiyolojik çalışma olarak kabul edilebilir. Onun kavramları, 2004 yılında DSÖ tarafından SARS salgınının geleneksel Çin tıbbı bağlamında analiz edilmesinde hala dikkate alınmaktaydı. ⓘ
Bir başka öncü olan Thomas Sydenham (1624-1689), 1600'lerin sonlarında Londralıların ateşlerini ayırt eden ilk kişiydi. Ateşin tedavisine ilişkin teorileri o dönemde geleneksel hekimlerin büyük direnciyle karşılaştı. Araştırdığı ve tedavi ettiği çiçek hastalığı ateşinin ilk nedenini bulamadı. ⓘ
Bir tuhafiyeci ve amatör istatistikçi olan John Graunt, 1662'de Ölümlülük Faturaları Üzerine Doğal ve Siyasi Gözlemler'i yayınladı. Bu kitapta, Büyük Veba'dan önce Londra'daki ölüm oranlarını analiz etmiş, ilk yaşam tablolarından birini sunmuş ve yeni ve eski birçok hastalık için zaman trendlerini rapor etmiştir. Hastalıklarla ilgili pek çok teori için istatistiksel kanıtlar sunmuş ve hastalıklarla ilgili bazı yaygın fikirleri de çürütmüştür. ⓘ
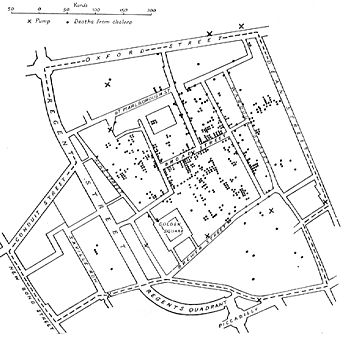
John Snow, 19. yüzyıldaki kolera salgınlarının nedenleri üzerine yaptığı araştırmalarla ünlüdür ve (modern) epidemiyolojinin babası olarak da bilinir. Southwark Şirketi tarafından tedarik edilen iki bölgede ölüm oranlarının önemli ölçüde yüksek olduğunu fark ederek işe başlamıştır. Broad Street pompasını Soho salgınının nedeni olarak tanımlaması epidemiyolojinin klasik örneği olarak kabul edilir. Snow, suyu temizlemek amacıyla klor kullanmış ve kolu çıkarmıştır; bu da salgını sona erdirmiştir. Bu olay halk sağlığı tarihinde önemli bir olay olarak algılanmış ve epidemiyoloji biliminin kurucu olayı olarak kabul edilerek dünya çapında halk sağlığı politikalarının şekillenmesine yardımcı olmuştur. Ancak, Snow'un araştırmaları ve başka salgınları önlemeye yönelik önleyici tedbirler, hastalıktan kötü hava kalitesinin sorumlu tutulduğu bir hastalık modeli olan dönemin yaygın Miasma Teorisi nedeniyle ölümünden sonraya kadar tam olarak kabul edilmemiş veya uygulamaya konulmamıştır. Bu teori, altta yatan kötü beslenme ve sanitasyon sorunlarını ele almak yerine yoksul bölgelerdeki yüksek enfeksiyon oranlarını rasyonalize etmek için kullanıldı ve onun çalışmaları tarafından yanlış olduğu kanıtlandı. ⓘ
Diğer öncüler arasında 1849'da İzlanda'daki Vestmanna Adaları'nda yenidoğan tetanozu salgınının önlenmesine ilişkin çalışmalarını anlatan Danimarkalı doktor Peter Anton Schleisner de bulunmaktadır. Bir diğer önemli öncü ise 1847 yılında Viyana'daki bir hastanede dezenfeksiyon prosedürü uygulayarak bebek ölümlerini azaltan Macar doktor Ignaz Semmelweis'tir. Bulguları 1850'de yayınlandı, ancak çalışması meslektaşları tarafından kötü karşılandı ve prosedürü durdurdular. Dezenfeksiyon, İngiliz cerrah Joseph Lister'in 1865 yılında Louis Pasteur'ün çalışmaları ışığında antiseptikleri 'keşfetmesine' kadar yaygın olarak uygulanmadı. ⓘ
20. yüzyılın başlarında Ronald Ross, Janet Lane-Claypon, Anderson Gray McKendrick ve diğerleri tarafından matematiksel yöntemler epidemiyolojiye dahil edilmiştir. 1920'lerdeki paralel bir gelişmeyle, Alman-İsviçreli patolog Max Askanazy ve diğerleri, farklı bölgelerdeki popülasyonlarda kanser ve diğer bulaşıcı olmayan hastalıkların coğrafi patolojisini sistematik olarak araştırmak için Uluslararası Coğrafi Patoloji Derneği'ni kurdu. İkinci Dünya Savaşı'ndan sonra, Richard Doll ve patolog olmayan diğer kişiler bu alana katıldı ve bulaşıcı hastalıkların salgınları için geliştirilen yöntemlerle uygun şekilde incelenemeyen bir hastalık olan kanseri incelemek için gelişmiş yöntemler geliştirdi. Coğrafya patolojisi sonunda bulaşıcı hastalık epidemiyolojisi ile birleşerek bugünkü epidemiyoloji alanını oluşturdu. ⓘ
Bir başka çığır açan gelişme ise 1954 yılında Richard Doll ve Austin Bradford Hill liderliğinde yürütülen ve tütün içimi ile akciğer kanseri arasındaki bağlantıya çok güçlü bir istatistiksel destek sağlayan İngiliz Doktorlar Çalışması'nın sonuçlarının yayınlanması oldu. ⓘ
20. yüzyılın sonlarında, biyomedikal bilimlerin ilerlemesiyle birlikte, kanda, diğer biyolojik örneklerde ve çevrede bulunan bir dizi moleküler belirteç, belirli bir hastalığın gelişiminin veya riskinin belirleyicileri olarak tanımlanmıştır. Moleküler düzeyde analiz edilen bu biyobelirteçler ile hastalık arasındaki ilişkiyi inceleyen epidemiyoloji araştırmaları genel olarak "moleküler epidemiyoloji" olarak adlandırılmıştır. Özellikle "genetik epidemiyoloji", germ hattı genetik varyasyonu ve hastalık epidemiyolojisi için kullanılmıştır. Genetik varyasyon tipik olarak periferik kan lökositlerinden alınan DNA kullanılarak belirlenir. ⓘ
21. yüzyıl
2000'li yıllardan bu yana, genom çapında ilişkilendirme çalışmaları (GWAS) birçok hastalık ve sağlık durumu için genetik risk faktörlerini belirlemek için yaygın olarak gerçekleştirilmektedir. ⓘ
Çoğu moleküler epidemiyoloji çalışması hala geleneksel hastalık tanı ve sınıflandırma sistemlerini kullanırken, hastalık ilerlemesinin kişiden kişiye farklılık gösteren doğal olarak heterojen süreçleri temsil ettiği giderek daha fazla kabul görmektedir. Kavramsal olarak, maruziyetin (endojen ve eksojen / çevresel maruziyetlerin toplamı) benzersizliği ve her bireydeki moleküler patolojik süreç üzerindeki benzersiz etkisi göz önüne alındığında, her bireyin diğer bireylerden farklı benzersiz bir hastalık süreci vardır ("benzersiz hastalık ilkesi"). Bir maruziyet ile hastalığın (özellikle kanser) moleküler patolojik imzası arasındaki ilişkiyi incelemeye yönelik çalışmalar 2000'li yıllar boyunca giderek yaygınlaşmıştır. Ancak, epidemiyolojide moleküler patolojinin kullanımı, araştırma kılavuzlarının ve standartlaştırılmış istatistiksel metodolojilerin eksikliği ve disiplinler arası uzmanların ve eğitim programlarının azlığı gibi benzersiz zorluklar ortaya çıkarmıştır. Ayrıca, hastalık heterojenliği kavramı, epidemiyolojide uzun süredir var olan, aynı hastalık adına sahip bireylerin benzer etiyolojilere ve hastalık süreçlerine sahip olduğu önermesiyle çelişiyor gibi görünmektedir. Bu sorunları çözmek ve moleküler hassas tıp çağında nüfus sağlığı bilimini ilerletmek için "moleküler patoloji" ve "epidemiyoloji", "moleküler patolojinin epidemiyolojisi ve hastalığın heterojenliği" olarak tanımlanan yeni bir disiplinler arası alan olan "moleküler patolojik epidemiyoloji" (MPE) oluşturmak üzere entegre edilmiştir. MPE'de araştırmacılar (A) çevresel, beslenme, yaşam tarzı ve genetik faktörler; (B) hücresel veya hücre dışı moleküllerdeki değişiklikler; ve (C) hastalığın evrimi ve ilerlemesi arasındaki ilişkileri analiz etmektedir. Hastalık patogenezinin heterojenliğinin daha iyi anlaşılması, hastalık etiyolojilerinin aydınlatılmasına daha fazla katkıda bulunacaktır. MPE yaklaşımı sadece neoplastik hastalıklara değil aynı zamanda neoplastik olmayan hastalıklara da uygulanabilir. MPE kavramı ve paradigması 2010'lu yıllarda yaygınlaşmıştır. ⓘ
2012 yılına gelindiğinde, pek çok patojenin evriminin epidemiyoloji ile oldukça ilgili olacak kadar hızlı olduğu ve bu nedenle "kontrol stratejileri ve hatta hasta tedavisi hakkında bilgi vermek" için epidemiyoloji ve moleküler evrimi entegre eden bulaşıcı hastalıklara disiplinler arası bir yaklaşımdan çok şey kazanılabileceği kabul edilmiştir. ⓘ
Modern epidemiyolojik çalışmalar, tedavi etkilerini tanımlamanın yanı sıra öngörücü modeller oluşturmak için gelişmiş istatistikler ve makine öğrenimini kullanabilir. ⓘ
Çalışma türleri
Epidemiyologlar gözlemselden deneysele kadar çeşitli çalışma tasarımları kullanırlar ve genellikle tanımlayıcı (zaman, yer ve kişiyi kapsayan verilerin değerlendirilmesini içerir), analitik (bilinen ilişkileri veya varsayılan ilişkileri daha fazla incelemeyi amaçlar) ve deneysel (genellikle tedavilerin ve diğer müdahalelerin klinik veya topluluk denemeleri ile eşleştirilen bir terim) olarak kategorize edilirler. Gözlemsel çalışmalarda, epidemiyologların kenardan gözlemlediği gibi, doğanın "kendi akışına" bırakılır. Buna karşılık, deneysel çalışmalarda, epidemiyolog belirli bir vaka çalışmasına giren tüm faktörleri kontrol eden kişidir. Epidemiyolojik çalışmalar, mümkün olduğunca, alkol veya sigara, biyolojik ajanlar, stres veya kimyasallar gibi maruziyetler ile mortalite veya morbidite arasındaki tarafsız ilişkileri ortaya çıkarmayı amaçlamaktadır. Bu maruziyetler ve sonuçlar arasındaki nedensel ilişkilerin belirlenmesi epidemiyolojinin önemli bir yönüdür. Modern epidemiyologlar bilişimi bir araç olarak kullanmaktadır. ⓘ
Gözlemsel çalışmaların tanımlayıcı ve analitik olmak üzere iki bileşeni vardır. Tanımlayıcı gözlemler "sağlıkla ilgili durumun kim, ne, nerede ve ne zaman ortaya çıktığı" ile ilgilidir. Ancak analitik gözlemler daha çok sağlıkla ilgili bir olayın 'nasıl' gerçekleştiği ile ilgilenir. Deneysel epidemiyoloji üç vaka türü içerir: randomize kontrollü denemeler (genellikle yeni bir ilaç veya ilaç testi için kullanılır), saha denemeleri (bir hastalığa yakalanma riski yüksek olanlar üzerinde yapılır) ve toplum denemeleri (toplumsal kaynaklı hastalıklar üzerine araştırmalar). ⓘ
'Epidemiyolojik üçlü' terimi, bir salgının analizinde Konakçı, Etken ve Çevrenin kesişimini tanımlamak için kullanılır. ⓘ
Vaka serileri
Vaka serileri, tek bir hastanın veya benzer bir tanıya sahip küçük bir hasta grubunun deneyiminin nitel olarak incelenmesi veya maruz kalmadıkları dönemlerde hastalık üretme potansiyeline sahip istatistiksel bir faktör anlamına gelebilir. ⓘ
İlk çalışma türü tamamen tanımlayıcıdır ve o hastalığa sahip hastaların genel popülasyonu hakkında çıkarımlar yapmak için kullanılamaz. Zeki bir klinisyenin bir hastalıkta veya hastanın geçmişinde olağandışı bir özellik tespit ettiği bu tür çalışmalar, yeni bir hipotezin formüle edilmesine yol açabilir. Serilerden elde edilen veriler kullanılarak, olası nedensel faktörleri araştırmak için analitik çalışmalar yapılabilir. Bunlar vaka-kontrol çalışmalarını veya prospektif çalışmaları içerebilir. Bir vaka-kontrol çalışması, hastalığı olmayan karşılaştırılabilir kontrollerin serideki vakalarla eşleştirilmesini içerir. İleriye dönük bir çalışma, hastalığın doğal seyrini değerlendirmek için vaka serisinin zaman içinde takip edilmesini içerir. ⓘ
Daha resmi olarak kendi kendini kontrol eden vaka serisi çalışmaları olarak tanımlanan ikinci tür, bireysel hasta takip süresini maruz kalan ve maruz kalmayan dönemlere ayırır ve maruz kalan ve maruz kalmayan dönemler arasında belirli bir sonucun insidans oranını karşılaştırmak için sabit etkili Poisson regresyon süreçlerini kullanır. Bu teknik, aşılamaya karşı advers reaksiyonların incelenmesinde yaygın olarak kullanılmış ve bazı durumlarda kohort çalışmalarında mevcut olanla karşılaştırılabilir istatistiksel güç sağladığı gösterilmiştir. ⓘ
Vaka-kontrol çalışmaları
Vaka-kontrol çalışmaları, denekleri hastalık durumlarına göre seçer. Retrospektif bir çalışmadır. Hastalık pozitif olan bir grup birey ("vaka" grubu), hastalık negatif olan bir grup birey ("kontrol" grubu) ile karşılaştırılır. Kontrol grubu ideal olarak vakaların ortaya çıkmasına neden olan aynı popülasyondan gelmelidir. Vaka-kontrol çalışması, her iki grubun da (vakalar ve kontroller) karşılaşmış olabileceği potansiyel maruziyetleri zaman içinde geriye doğru inceler. Maruz kalan vakaları (A), maruz kalan kontrolleri (B), maruz kalmayan vakaları (C) ve maruz kalmayan kontrolleri (D) gösteren 2×2'lik bir tablo oluşturulur. İlişkiyi ölçmek için oluşturulan istatistik, vakalardaki (A/C) maruz kalma olasılığının kontrollerdeki (B/D) maruz kalma olasılığına oranı olan olasılık oranıdır (OR), yani OR = (AD/BC). ⓘ
| Vakalar | Kontroller ⓘ | |
|---|---|---|
| İfşa Edildi | A | B |
| Açığa Çıkmamış | C | D |
OR 1'den önemli ölçüde büyükse, "hastalığa yakalananların maruz kalma olasılığı daha yüksektir" sonucuna varılırken, 1'e yakınsa, maruz kalma ve hastalık muhtemelen ilişkili değildir. OR 1'den çok daha düşükse, bu durum maruziyetin hastalığa neden olan koruyucu bir faktör olduğunu gösterir. Vaka-kontrol çalışmaları genellikle kohort çalışmalarından daha hızlı ve daha uygun maliyetlidir ancak yanlılığa (hatırlama yanlılığı ve seçim yanlılığı gibi) karşı hassastır. Asıl zorluk uygun kontrol grubunu belirlemektir; kontrol grubundaki maruziyet dağılımı, vakaların ortaya çıkmasına neden olan popülasyondaki dağılımı temsil etmelidir. Bu, risk altındaki orijinal popülasyondan rastgele bir örneklem çekilerek başarılabilir. Bunun bir sonucu olarak, hastalığın bir popülasyonda yüksek atak oranına sahip olduğu durumlarda, kontrol grubu incelenen hastalığa sahip kişileri içerebilir. ⓘ
Vaka kontrol çalışmalarının önemli bir dezavantajı, istatistiksel olarak anlamlı kabul edilebilmesi için %95 güven aralığında gerekli minimum vaka sayısının odds oranıyla aşağıdaki denklemle ilişkili olmasıdır:
Burada N, vakaların kontrollere oranıdır. Olasılık oranı 1'e yaklaştıkça, istatistiksel anlamlılık için gereken vaka sayısı sonsuza doğru artar; bu da vaka-kontrol çalışmalarını düşük olasılık oranları için neredeyse işe yaramaz hale getirir. Örneğin, 1,5'lik bir olasılık oranı ve vaka = kontrol için yukarıda gösterilen tablo şu şekilde olacaktır:
| Vakalar | Kontroller ⓘ | |
|---|---|---|
| İfşa Edildi | 103 | 84 |
| Açığa Çıkmamış | 84 | 103 |
1,1'lik bir olasılık oranı için:
| Vakalar | Kontroller ⓘ | |
|---|---|---|
| İfşa Edildi | 1732 | 1652 |
| Açığa Çıkmamış | 1652 | 1732 |
Kohort çalışmaları
Kohort çalışmaları, denekleri maruziyet durumlarına göre seçer. Çalışma denekleri kohort çalışmasının başlangıcında araştırılan sonuç açısından risk altında olmalıdır; bu genellikle kohort çalışması başladığında hastalıksız olmaları gerektiği anlamına gelir. Daha sonraki sonuç durumlarını değerlendirmek için kohort zaman içinde takip edilir. Bir kohort çalışmasına örnek olarak, akciğer kanseri insidansını tahmin etmek için sigara içen ve içmeyenlerden oluşan bir kohortun zaman içinde incelenmesi verilebilir. Vaka kontrol çalışmasında olduğu gibi aynı 2×2 tablo oluşturulur. Bununla birlikte, oluşturulan nokta tahmini, maruz kalan gruptaki bir kişi için hastalık olasılığı olan Pe = A / (A + B) ile maruz kalmayan gruptaki bir kişi için hastalık olasılığı olan Pu = C / (C + D), yani RR = Pe / Pu olan göreceli risktir (RR). ⓘ
| ..... | Vaka | Vaka dışı | Toplam ⓘ |
|---|---|---|---|
| İfşa Edildi | A | B | (A + B) |
| Açığa Çıkmamış | C | D | (C + D) |
OR'de olduğu gibi, 1'den büyük bir RR ilişkiyi gösterir ve sonuç "maruziyete sahip olanların hastalığa yakalanma olasılığı daha yüksektir" şeklinde okunabilir. ⓘ
Prospektif çalışmaların vaka kontrol çalışmalarına göre birçok avantajı vardır. RR, OR'den daha güçlü bir etki ölçüsüdür, çünkü OR sadece RR'nin bir tahminidir, çünkü deneklerin hastalık durumuna göre seçildiği bir vaka kontrol çalışmasında gerçek insidans hesaplanamaz. Prospektif bir çalışmada zamansallık sağlanabilir ve karıştırıcılar daha kolay kontrol edilebilir. Bununla birlikte, daha maliyetlidirler ve kohortun takip edildiği uzun zaman dilimine bağlı olarak deneklerin takibi kaybetme olasılığı daha yüksektir. ⓘ
Kohort çalışmaları da vaka sayısı için kohort çalışmalarıyla aynı denklemle sınırlıdır, ancak çalışma popülasyonundaki temel insidans oranı çok düşükse, gerekli vaka sayısı 1⁄2 oranında azalır. ⓘ
Nedensel çıkarım
Epidemiyoloji bazen maruziyetlerin sağlık sonuçlarıyla ilişkilerini aydınlatmak için kullanılan istatistiksel araçların bir koleksiyonu olarak görülse de, bu bilimin daha derin bir anlayışı nedensel ilişkileri keşfetmektir. ⓘ
"Korelasyon nedensellik anlamına gelmez" epidemiyolojik literatürün çoğunda ortak bir temadır. Epidemiyologlar için anahtar, çıkarım terimindedir. Korelasyon ya da en azından iki değişken arasındaki ilişki, bir değişkenin diğerine neden olduğu çıkarımı için gerekli ancak yeterli olmayan bir kriterdir. Epidemiyologlar, toplanan verileri ve çok çeşitli biyomedikal ve psikososyal teorileri, teori oluşturmak veya genişletmek, hipotezleri test etmek ve hangi ilişkilerin nedensel olduğu ve tam olarak nasıl nedensel oldukları hakkında eğitimli, bilinçli iddialarda bulunmak için yinelemeli bir şekilde kullanırlar. ⓘ
Epidemiyologlar "tek neden - tek sonuç" anlayışının basit bir yanlış inanış olduğunu vurgulamaktadır. İster hastalık ister ölüm olsun, çoğu sonuca birçok bileşen nedenden oluşan bir zincir veya ağ neden olur. Nedenler gerekli, yeterli veya olasılıklı koşullar olarak ayırt edilebilir. Gerekli bir koşul tanımlanabilir ve kontrol edilebilirse (örneğin, bir hastalık etkenine karşı antikorlar, bir yaralanmada enerji), zararlı sonuçtan kaçınılabilir (Robertson, 2015). Hastalıkla ilişkili çoklu nedenselliği kavramsallaştırmak için düzenli olarak kullanılan araçlardan biri nedensel pasta modelidir. ⓘ
Bradford Hill kriterleri
1965 yılında Austin Bradford Hill, nedensellik kanıtlarının değerlendirilmesine yardımcı olmak üzere, yaygın olarak "Bradford Hill kriterleri" olarak bilinen bir dizi husus önermiştir. Yazarlarının açık niyetlerinin aksine, Hill'in değerlendirmeleri günümüzde bazen nedenselliği değerlendirmek için uygulanacak bir kontrol listesi olarak öğretilmektedir. Hill'in kendisi şöyle demiştir: "Dokuz görüşümden hiçbiri neden-sonuç hipotezinin lehine ya da aleyhine tartışılmaz kanıtlar getiremez ve hiçbiri olmazsa olmaz olarak kabul edilemez." ⓘ
- İlişkinin Gücü: Küçük bir ilişki nedensel bir etki olmadığı anlamına gelmez, ancak ilişki ne kadar büyükse nedensel olma olasılığı da o kadar yüksektir.
- Verilerin Tutarlılığı: Farklı kişiler tarafından farklı yerlerde farklı örneklemlerle gözlemlenen tutarlı bulgular bir etki olasılığını güçlendirir.
- Özgüllük: Nedensellik, belirli bir bölgede çok spesifik bir popülasyon ve başka olası bir açıklaması olmayan bir hastalık söz konusuysa muhtemeldir. Bir faktör ile bir etki arasındaki ilişki ne kadar spesifik olursa, nedensel bir ilişki olasılığı da o kadar büyük olur.
- Zamansallık: Etki, nedenden sonra ortaya çıkmalıdır (ve neden ile beklenen etki arasında beklenen bir gecikme varsa, etki bu gecikmeden sonra ortaya çıkmalıdır).
- Biyolojik gradyan: Daha fazla maruziyet genellikle etkinin daha fazla görülmesine yol açmalıdır. Ancak bazı durumlarda, faktörün sadece varlığı bile etkiyi tetikleyebilir. Diğer durumlarda, ters orantı gözlenir: daha fazla maruz kalma daha düşük insidansa yol açar.
- Makuliyet: Sebep ve sonuç arasında makul bir mekanizma olması faydalıdır (ancak Hill mekanizma bilgisinin mevcut bilgilerle sınırlı olduğunu belirtmiştir).
- Tutarlılık: Epidemiyolojik ve laboratuvar bulguları arasındaki tutarlılık bir etki olasılığını artırır. Ancak Hill, "... bu tür [laboratuvar] kanıtların eksikliğinin, ilişkilendirmeler üzerindeki epidemiyolojik etkiyi geçersiz kılamayacağını" belirtmiştir.
- Deney: "Bazen deneysel kanıtlara başvurmak mümkündür".
- Analoji: Benzer faktörlerin etkisi göz önünde bulundurulabilir. ⓘ
Yasal yorumlama
Epidemiyolojik çalışmalar, bir etkenin herhangi bir vakada bir etkiye neden olduğunu değil, yalnızca neden olabileceğini kanıtlayabilir:
Epidemiyoloji, popülasyonlardaki hastalık insidansı ile ilgilenir ve bir bireyin hastalığının nedeni sorusunu ele almaz. Bazen spesifik nedensellik olarak da adlandırılan bu soru, epidemiyoloji biliminin alanı dışındadır. Epidemiyolojinin sınırları, bir etken ile bir hastalık arasındaki ilişkinin nedensel olduğu (genel nedensellik) çıkarımının yapıldığı ve etkene atfedilen aşırı riskin büyüklüğünün belirlendiği noktadadır; yani epidemiyoloji, bir etkenin belirli bir davacının hastalığına neden olup olmadığını değil, bir etkenin hastalığa neden olup olamayacağını ele alır. ⓘ
Birleşik Devletler hukukunda, epidemiyoloji tek başına genel olarak nedensel bir ilişkinin mevcut olmadığını kanıtlayamaz. Buna karşılık, ABD mahkemeleri tarafından, münferit bir davada, olasılık dengesine dayalı olarak, nedensel bir ilişkinin var olduğu çıkarımını haklı çıkarmak için alınabilir (ve bazı durumlarda alınmaktadır). ⓘ
Adli epidemiyoloji alt disiplini, nedenselliğin tartışmalı olduğu veya belirsiz olduğu durumlarda, yasal ortamlarda sunulmak üzere, bireylerde veya birey gruplarında hastalık veya yaralanmanın spesifik nedenselliğinin araştırılmasına yöneliktir. ⓘ
Nüfus temelli sağlık yönetimi
Epidemiyolojik uygulama ve epidemiyolojik analiz sonuçları, gelişmekte olan nüfus temelli sağlık yönetimi çerçevelerine önemli bir katkı sağlamaktadır. ⓘ
Nüfus temelli sağlık yönetimi aşağıdakileri kapsar:
- Hedef nüfusun sağlık durumunun ve sağlık ihtiyaçlarının değerlendirilmesi;
- Söz konusu nüfusun sağlığını iyileştirmek için tasarlanan müdahaleleri uygulama ve değerlendirme; ve
- Toplumun kültürel, politik ve sağlık kaynakları değerleriyle tutarlı bir şekilde bu nüfusun üyelerine verimli ve etkili bir şekilde bakım sağlamak. ⓘ
Modern nüfusa dayalı sağlık yönetimi karmaşıktır ve epidemiyolojik uygulama ve analizin temel bir bileşen olduğu, bir nüfusa verimli ve etkili sağlık bakımı ve sağlık rehberliği sağlamak için yönetim bilimi ile birleştirilen çoklu bir dizi beceri (tıbbi, politik, teknolojik, matematiksel vb.) gerektirir. Bu görev, sağlık risk faktörlerini, insidans, prevalans ve mortalite istatistiklerini (epidemiyolojik analizden elde edilen), yalnızca bir sağlık sisteminin mevcut nüfus sağlığı sorunlarına nasıl yanıt vereceğine değil, aynı zamanda bir sağlık sisteminin gelecekteki potansiyel nüfus sağlığı sorunlarına daha iyi yanıt vermek için nasıl yönetilebileceğine rehberlik eden yönetim ölçütlerine dönüştüren modern risk yönetimi yaklaşımlarının ileriye dönük yeteneğini gerektirir. ⓘ
Epidemiyolojik uygulamaların çalışma ve sonuçlarından yararlanan nüfus temelli sağlık yönetimini kullanan kuruluşlara örnek olarak Kanada Kanser Kontrol Stratejisi, Kanada Sağlık Tütün Kontrol Programları, Rick Hansen Vakfı, Kanada Tütün Kontrol Araştırma Girişimi verilebilir. ⓘ
Bu kuruluşların her biri, epidemiyolojik niceliksel analizi demografi, sağlık kurumu operasyonel araştırması ve ekonomi ile birleştiren Life at Risk (Risk Altında Yaşam) adlı nüfus temelli bir sağlık yönetimi çerçevesi kullanmaktadır:
- Nüfus Yaşam Etkileri Simülasyonları: Yeni hastalık vakaları, prevalans, erken ölüm ve ayrıca sakatlık ve ölüm nedeniyle kaybedilen potansiyel yaşam yılları açısından hastalığın nüfus üzerindeki gelecekteki potansiyel etkisinin ölçülmesi;
- İşgücü Yaşam Etkileri Simülasyonları: Yeni hastalık vakaları, prevalans, erken ölüm ve sakatlık ve ölüm nedeniyle kaybedilen potansiyel yaşam yılları açısından hastalığın işgücü üzerindeki gelecekteki potansiyel etkisinin ölçülmesi;
- Hastalık Simülasyonlarının Ekonomik Etkileri: Hastalığın özel sektör harcanabilir gelir etkileri (ücretler, şirket karları, özel sağlık hizmetleri maliyetleri) ve kamu sektörü harcanabilir gelir etkileri (kişisel gelir vergisi, kurumlar vergisi, tüketim vergileri, kamu tarafından finanse edilen sağlık hizmetleri maliyetleri) üzerindeki gelecekteki potansiyel etkisinin ölçülmesi. ⓘ
Uygulamalı saha epidemiyolojisi
Uygulamalı epidemiyoloji, bir nüfusun sağlığını korumak veya iyileştirmek için epidemiyolojik yöntemleri kullanma pratiğidir. Uygulamalı saha epidemiyolojisi, sonuçları uygun politikaları veya hastalık kontrol önlemlerini uygulayabilecek kişilere iletmek amacıyla, diğer sağlık göstergelerinin yanı sıra bulaşıcı ve bulaşıcı olmayan hastalık salgınlarını, ölüm ve hastalık oranlarını ve beslenme durumunu araştırmayı içerebilir. ⓘ
İnsani yardım bağlamı
İnsani kriz durumlarında hastalıkların ve diğer sağlık faktörlerinin gözetimi ve raporlanması giderek zorlaşırken, verileri raporlamak için kullanılan metodolojiler de tehlikeye girmektedir. Bir çalışma, insani yardım bağlamlarından örneklenen beslenme anketlerinin yarısından azının (%42,4) yetersiz beslenme prevalansını doğru bir şekilde hesapladığını ve anketlerin yalnızca üçte birinin (%35,3) kalite kriterlerini karşıladığını ortaya koymuştur. Ölüm oranı anketlerinin sadece %3,2'si kalite kriterlerini karşılamıştır. Beslenme durumu ve ölüm oranları bir krizin ciddiyetini göstermeye yardımcı olduğundan, bu sağlık faktörlerinin izlenmesi ve raporlanması çok önemlidir. ⓘ
Hayati kayıtlar genellikle veri toplamanın en etkili yoludur, ancak insani yardım bağlamlarında bu kayıtlar mevcut olmayabilir, güvenilmez veya erişilemez olabilir. Bu nedenle, ölüm oranı genellikle ya prospektif demografik gözetim ya da retrospektif ölüm anketleri kullanılarak yanlış ölçülmektedir. Prospektif demografik sürveyans çok fazla insan gücü gerektirir ve dağınık bir nüfusta uygulanması zordur. Geriye dönük ölüm araştırmaları seçim ve raporlama önyargılarına açıktır. Diğer yöntemler geliştirilmektedir, ancak henüz yaygın bir uygulama değildir. ⓘ
Geçerlilik: kesinlik ve yanlılık
Epidemiyolojideki farklı alanlar farklı geçerlilik seviyelerine sahiptir. Bulguların geçerliliğini değerlendirmenin bir yolu, yanlış pozitiflerin (doğru olmadığı iddia edilen etkiler) yanlış negatiflere (doğru bir etkiyi desteklemeyen çalışmalar) oranıdır. Genetik epidemiyoloji alanını ele alırsak, aday gen çalışmaları her bir yanlış-negatif için 100'den fazla yanlış-pozitif bulgu üretmiştir. Buna karşın genom çapında ilişkilendirme, her 100 veya daha fazla yanlış-negatif için yalnızca bir yanlış pozitif ile tersine yakın görünmektedir. Bu oran, genetik epidemiyoloji alanının katı kriterler benimsemesiyle zaman içinde iyileşmiştir. Buna karşılık, diğer epidemiyolojik alanlar bu kadar titiz raporlama gerektirmemiştir ve sonuç olarak çok daha az güvenilirdir. ⓘ
Rastgele hata
Rastgele hata, örnekleme değişkenliği nedeniyle gerçek bir değer etrafındaki dalgalanmaların sonucudur. Rastgele hata sadece rastgeledir. Veri toplama, kodlama, aktarma veya analiz sırasında ortaya çıkabilir. Rastgele hatalara örnek olarak kötü ifade edilmiş sorular, belirli bir katılımcının bireysel cevabının yorumlanmasında yanlış anlaşılma veya kodlama sırasında bir yazım hatası verilebilir. Rastgele hata, ölçümü geçici ve tutarsız bir şekilde etkiler ve rastgele hatayı düzeltmek mümkün değildir. ⓘ
Tüm örnekleme prosedürlerinde rastgele bir hata vardır. Buna örnekleme hatası denir. ⓘ
Epidemiyolojik değişkenlerdeki kesinlik, rastgele hatanın bir ölçüsüdür. Kesinlik de rastgele hata ile ters orantılıdır, dolayısıyla rastgele hatayı azaltmak kesinliği artırmak demektir. Güven aralıkları, göreceli risk tahminlerinin kesinliğini göstermek için hesaplanır. Güven aralığı ne kadar dar olursa, göreceli risk tahmini o kadar kesin olur. ⓘ
Epidemiyolojik bir çalışmada rastgele hatayı azaltmanın iki temel yolu vardır. Birincisi, çalışmanın örneklem büyüklüğünü artırmaktır. Başka bir deyişle, çalışmanıza daha fazla denek ekleyin. İkincisi ise çalışmadaki ölçüm değişkenliğini azaltmaktır. Bu, daha hassas bir ölçüm cihazı kullanarak veya ölçüm sayısını artırarak gerçekleştirilebilir. ⓘ
Örneklem büyüklüğü veya ölçüm sayısı artırılırsa veya daha hassas bir ölçüm aracı satın alınırsa, çalışmanın maliyetinin genellikle artacağını unutmayın. Yeterli hassasiyete duyulan ihtiyaç ile çalışma maliyeti gibi pratik bir konu arasında genellikle huzursuz bir denge vardır. ⓘ
Sistematik hata
Gerçek değer (popülasyondaki) ile gözlenen değer (çalışmadaki) arasında örnekleme değişkenliği dışında herhangi bir nedenden kaynaklanan bir fark olduğunda sistematik bir hata veya yanlılık meydana gelir. Sistematik hataya örnek olarak, kullandığınız nabız oksimetresinin sizin tarafınızdan bilinmeyen bir şekilde yanlış ayarlanmış olması ve her ölçüm yapıldığında gerçek değere iki puan eklemesi verilebilir. Ölçüm cihazı hassas olabilir ancak doğru olmayabilir. Hata her durumda gerçekleştiği için sistematiktir. Bu verilere dayanarak çıkardığınız sonuçlar yine de yanlış olacaktır. Ancak hata gelecekte de tekrarlanabilir (örneğin, aynı yanlış ayarlanmış alet kullanılarak). ⓘ
Belirli bir soruya verilen tüm yanıtları etkileyen bir kodlama hatası da sistematik hataya bir başka örnektir. ⓘ
Bir çalışmanın geçerliliği sistematik hatanın derecesine bağlıdır. Geçerlilik genellikle iki bileşene ayrılır:
- İç geçerlilik, maruziyet, hastalık ve bu değişkenler arasındaki ilişkiler de dahil olmak üzere ölçümlerdeki hata miktarına bağlıdır. İyi bir iç geçerlilik ölçümde hata olmaması anlamına gelir ve çıkarımların en azından incelenen deneklerle ilgili olarak yapılabileceğini gösterir.
- Dış geçerlilik, çalışmanın bulgularının örneklemin alındığı popülasyona (hatta bu popülasyonun ötesinde daha evrensel bir ifadeye) genelleştirilmesi süreciyle ilgilidir. Bu, hangi koşulların genelleme ile ilgili (veya ilgisiz) olduğunun anlaşılmasını gerektirir. İç geçerliliğin dış geçerlilik için bir ön koşul olduğu açıktır. ⓘ
Seçim yanlılığı
Seçim yanlılığı, çalışma denekleri hem maruziyet hem de ilgilenilen sonuçla ilişkili olan üçüncü, ölçülmemiş bir değişkenin sonucu olarak seçildiğinde veya çalışmanın bir parçası olduğunda ortaya çıkar. Örneğin, sigara içenlerin ve içmeyenlerin çalışmaya katılım oranlarının farklı olduğu defalarca belirtilmiştir. (Sackett D, sigara içmeyenlerin %85'inin ve sigara içenlerin %67'sinin postayla gönderilen anketleri iade ettiği Seltzer ve arkadaşlarının örneğini aktarmaktadır). Yanıtlardaki bu tür bir farklılığın, iki yanıt grubu arasında sistematik bir sonuç farklılığıyla da ilişkili olmaması halinde yanlılığa yol açmayacağını belirtmek önemlidir. ⓘ
Bilgi yanlılığı
Bilgi yanlılığı, bir değişkenin değerlendirilmesindeki sistematik hatadan kaynaklanan yanlılıktır. Bunun bir örneği hatırlama yanlılığıdır. Tipik bir örnek yine Sackett tarafından, belirli maruziyetlerin fetal sağlık üzerindeki etkisini inceleyen bir çalışmayı tartışırken verilmiştir: "Son gebelikleri fetal ölüm ya da malformasyonla sonuçlanan anneler (vakalar) ve gebelikleri normal şekilde sonlanan eşleştirilmiş bir grup anne (kontroller) sorgulandığında, birincilerin %28'inin, ancak ikincilerin yalnızca %20'sinin, daha önceki prospektif görüşmelerde ya da diğer sağlık kayıtlarında kanıtlanamayan ilaçlara maruz kaldıklarını bildirdikleri görülmüştür". Bu örnekte, hatırlama yanlılığı muhtemelen düşük yapmış olan kadınların daha iyi hatırlama ve dolayısıyla önceki maruziyetleri bildirme eğiliminin bir sonucu olarak ortaya çıkmıştır. ⓘ
Karıştırıcı
Karıştırma geleneksel olarak, karıştırıcı olarak adlandırılan yabancı faktörlerin etkilerinin ilgilenilen ana etki(ler) ile birlikte ortaya çıkması veya karışmasından kaynaklanan yanlılık olarak tanımlanmıştır. Karıştırmanın daha yeni bir tanımı, karşı olgusal etkiler kavramına başvurmaktadır. Bu görüşe göre, tamamen maruz kalan belirli bir A popülasyonunda (yani popülasyonun her birimi için X = 1 maruziyeti) ilgilenilen bir sonuç, örneğin Y=1 (Y=0'ın aksine) gözlemlendiğinde, bu olayın riski RA1 olacaktır. Karşı olgusal veya gözlemlenmemiş risk RA0, aynı bireyler maruz kalmamış olsaydı (yani nüfusun her birimi için X = 0) gözlemlenecek olan riske karşılık gelir. Dolayısıyla maruziyetin gerçek etkisi şudur: RA1 - RA0 (eğer risk farklılıkları ile ilgileniliyorsa) veya RA1/RA0 (eğer göreceli risk ile ilgileniliyorsa). Karşı olgusal risk RA0 gözlemlenemediğinden, ikinci bir B popülasyonu kullanarak buna yaklaşırız ve aslında aşağıdaki ilişkileri ölçeriz: RA1 - RB0 veya RA1/RB0. Bu durumda, RA0 ≠ RB0 olduğunda karıştırma meydana gelir. (NB: Örnekte ikili sonuç ve maruziyet değişkenleri varsayılmıştır). ⓘ
Bazı epidemiyologlar, seçim ve bilgi yanlılığının aksine, karıştırma gerçek nedensel etkilerden kaynaklandığından, karıştırmayı yaygın yanlılık kategorilerinden ayrı olarak düşünmeyi tercih etmektedir. ⓘ
Meslek
Çok az sayıda üniversite epidemiyolojiyi lisans düzeyinde bir ders olarak sunmaktadır. Dikkate değer bir lisans programı Johns Hopkins Üniversitesi'nde bulunmaktadır; burada halk sağlığı alanında uzmanlaşan öğrenciler, Bloomberg Halk Sağlığı Okulu'ndaki son yıllarında epidemiyoloji de dahil olmak üzere lisansüstü düzeyde dersler alabilmektedir. ⓘ
Epidemiyolojik araştırmalar, doktorlar gibi klinik eğitimli profesyoneller de dahil olmak üzere çeşitli disiplinlerden bireyler tarafından yürütülse de, Halk Sağlığı Yüksek Lisansı (MPH), Epidemiyoloji Yüksek Lisansı (MSc.), Halk Sağlığı Doktoru (DrPH), Eczacılık Doktoru (PharmD), Felsefe Doktoru (PhD), Bilim Doktoru (ScD) gibi Yüksek Lisans veya Doktora programları aracılığıyla resmi eğitim alınabilmektedir. Diğer birçok lisansüstü program, örn, Sosyal Hizmet Doktoru (DSW), Klinik Uygulama Doktoru (DClinP), Podiatrik Tıp Doktoru (DPM), Veterinerlik Doktoru (DVM), Hemşirelik Uygulama Doktoru (DNP), Fizik Tedavi Doktoru (DPT) veya klinik eğitimli doktorlar için, Tıp Doktoru (MD) veya Tıp ve Cerrahi Lisans (MBBS veya MBChB) ve Osteopatik Tıp Doktoru (DO), epidemiyolojik araştırma veya ilgili konularda bazı eğitimler içerir, ancak bu eğitim genellikle epidemiyoloji veya halk sağlığına odaklanan eğitim programlarında sunulandan önemli ölçüde daha azdır. Epidemiyoloji ve tıp arasındaki güçlü tarihsel bağı yansıtan resmi eğitim programları, hem halk sağlığı okullarında hem de tıp fakültelerinde düzenlenebilir. ⓘ
Halk sağlığı/sağlık koruma uygulayıcıları olarak epidemiyologlar bir dizi farklı ortamda çalışırlar. Bazı epidemiyologlar 'sahada', yani toplum içinde, genellikle bir halk sağlığı/sağlık koruma hizmetinde çalışırlar ve genellikle hastalık salgınlarının araştırılması ve bunlarla mücadelede ön saflarda yer alırlar. Diğerleri kar amacı gütmeyen kuruluşlar, üniversiteler, hastaneler ve eyalet ve yerel sağlık departmanları, çeşitli Sağlık Bakanlıkları, Sınır Tanımayan Doktorlar, Hastalık Kontrol ve Önleme Merkezleri (CDC), Sağlık Koruma Ajansı, Dünya Sağlık Örgütü (WHO) veya Kanada Halk Sağlığı Ajansı gibi daha büyük devlet kurumları için çalışır. Epidemiyologlar ayrıca ilaç ve tıbbi cihaz şirketleri gibi kâr amacı gütmeyen kuruluşlarda pazar araştırması veya klinik geliştirme gibi gruplarda da çalışabilirler. ⓘ
COVID-19
Nisan 2020'de Güney Kaliforniya Üniversitesi'nde yayınlanan bir makalede şu ifadelere yer verilmiştir: "Koronavirüs salgını... epidemiyolojiyi - bir popülasyonda hastalıkların görülme sıklığı, dağılımı ve kontrolünün incelenmesi - dünya çapında bilimsel disiplinlerin ön saflarına itti ve hatta bazı uygulayıcılarını geçici ünlüler haline getirdi." ⓘ
Köken
Epidemiyoloji sözcüğü, Eski Yunan dilinde "epi" (üstüne, üzerine) ve "demos" (halk) ve "logos" (söz-söylev) sözcüklerinden kökenlenir. Sözlük anlamı olarak halk ile igili olmasına rağmen; Mikrobiyolojik epidemiyoloji, Epizotiyoloji (hayvan epidemiyolojisi), bitki epidemiyolojisi bilim dalları da bu ismi kullanırlar. ⓘ
Deneysel epidemiyoloji, iş ve çevre epidemiyolojisi, klinik epidemiyoloji, nedensel epidemiyoloji dalları vardır. ⓘ
Amaçlar
Epidemiyolojik araştırmaların temel amaçları; sağlıkla ilgili olayları tanımlamak ve görülme sıklığını ölçmek, hastalık ya da kazaların nedenlerini inceleyen çözümleyici çalışmalar yapmak, uygulanan sağlık hizmetinin veya programlarının etkinliğini ölçme ve değerlendirme çalışmaları yapmaktır. ⓘ
Epidemiyolojik çalışma insan topluluklarını hedef alır. En sık olarak belli bir zamanda, belli bir bölgedeki topluluk, yaş, cins, meslek gibi alt gruplarla analizler yapılır. Burada amaç pozitif sağlık durumları veya hastalıklarla neden olabilecek belirleyicilerin incelenmesidir. ⓘ
