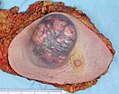
Kanser
| Kanser ⓘ | |
|---|---|
| Diğer isimler | Kötü huylu tümör, kötü huylu neoplazm |
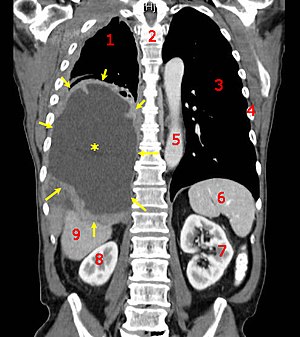 | |
| Malign mezotelyomayı gösteren bir koronal BT taraması Lejant: → tümör ←, ✱ merkezi plevral efüzyon, 1 ve 3 akciğer, 2 omurga, 4 kaburga, 5 aort, 6 dalak, 7 ve 8 böbrek, 9 karaciğer | |
| Telaffuz | |
| Uzmanlık | Onkoloji |
| Semptomlar | Yumru, anormal kanama, uzun süreli öksürük, açıklanamayan kilo kaybı, bağırsak hareketlerinde değişiklik |
| Risk faktörleri | Kanserojenlere maruz kalma, tütün, obezite, kötü beslenme, fiziksel aktivite eksikliği, aşırı alkol, bazı enfeksiyonlar |
| Tedavi | Radyasyon tedavisi, cerrahi, kemoterapi ve hedefe yönelik tedavi. |
| Prognoz | Ortalama beş yıllık sağkalım %66 (ABD) |
| Frekans | Yıllık 24 milyon (2019) |
| Ölümler | Yıllık 10 milyon (2019) |
Kanser, vücudun diğer bölgelerini istila etme veya yayılma potansiyeli olan anormal hücre büyümesini içeren bir grup hastalıktır. Bunlar, yayılmayan iyi huylu tümörlerle tezat oluşturur. Olası belirti ve semptomlar arasında bir yumru, anormal kanama, uzun süreli öksürük, açıklanamayan kilo kaybı ve bağırsak hareketlerinde değişiklik yer alır. Bu belirtiler kansere işaret edebileceği gibi, başka nedenleri de olabilir. 100'den fazla kanser türü insanları etkilemektedir. ⓘ
Kanser ölümlerinin yaklaşık %22'sinin nedeni tütün kullanımıdır. Diğer %10'u ise obezite, kötü beslenme, fiziksel aktivite eksikliği veya aşırı alkol tüketiminden kaynaklanmaktadır. Diğer faktörler arasında belirli enfeksiyonlar, iyonlaştırıcı radyasyona maruz kalma ve çevresel kirleticiler yer almaktadır. Gelişmekte olan ülkelerde kanserlerin %15'i Helicobacter pylori, hepatit B, hepatit C, insan papilloma virüsü enfeksiyonu, Epstein-Barr virüsü ve insan immün yetmezlik virüsü (HIV) gibi enfeksiyonlardan kaynaklanmaktadır. Bu faktörler, en azından kısmen, bir hücrenin genlerini değiştirerek etki eder. Tipik olarak, kanser gelişmeden önce birçok genetik değişiklik gereklidir. Kanserlerin yaklaşık %5-10'u kalıtsal genetik kusurlardan kaynaklanmaktadır. Kanser belirli belirti ve semptomlar veya tarama testleri ile tespit edilebilir. Daha sonra tipik olarak tıbbi görüntüleme ile araştırılır ve biyopsi ile doğrulanır. ⓘ
Sigara içmemek, sağlıklı kiloyu korumak, alkol alımını sınırlamak, bol miktarda sebze, meyve ve tam tahıl tüketmek, bazı bulaşıcı hastalıklara karşı aşı olmak, işlenmiş et ve kırmızı et tüketimini sınırlamak ve doğrudan güneş ışığına maruz kalmayı sınırlamak suretiyle belirli kanserlerin gelişme riski azaltılabilir. Tarama yoluyla erken teşhis, rahim ağzı ve kolorektal kanser için faydalıdır. Meme kanseri için taramanın faydaları tartışmalıdır. Kanser genellikle radyasyon tedavisi, cerrahi, kemoterapi ve hedefe yönelik tedavinin bir kombinasyonu ile tedavi edilir. Ağrı ve semptom yönetimi tedavinin önemli bir parçasıdır. Palyatif bakım özellikle ilerlemiş hastalığı olan kişilerde önemlidir. Hayatta kalma şansı kanserin türüne ve tedavinin başlangıcında hastalığın boyutuna bağlıdır. Tanı konulduğunda 15 yaşın altındaki çocuklarda, gelişmiş dünyada beş yıllık hayatta kalma oranı ortalama %80'dir. Amerika Birleşik Devletleri'nde kanser için ortalama beş yıllık hayatta kalma oranı %66'dır. ⓘ
2015 yılında dünya genelinde yaklaşık 90,5 milyon kişi kansere yakalanmıştır. 2019 yılında dünya genelinde yıllık kanser vakası sayısı 23,6 milyona, ölüm sayısı ise 10 milyona ulaşmıştır; bu rakamlar önceki on yıla kıyasla sırasıyla %26 ve %21'lik artışları temsil etmektedir. ⓘ
Erkeklerde en yaygın kanser türleri akciğer kanseri, prostat kanseri, kolorektal kanser ve mide kanseridir. Kadınlarda ise en sık görülen kanser türleri meme kanseri, kolorektal kanser, akciğer kanseri ve rahim ağzı kanseridir. Melanom dışındaki cilt kanserleri her yıl görülen toplam yeni kanser vakalarına dahil edilirse, vakaların yaklaşık %40'ını oluşturacaktır. Çocuklarda en sık akut lenfoblastik lösemi ve beyin tümörleri görülürken, Afrika'da non-Hodgkin lenfoma daha sık görülmektedir. 2012 yılında 15 yaşın altındaki yaklaşık 165.000 çocuğa kanser teşhisi konulmuştur. Kanser riski yaşla birlikte önemli ölçüde artar ve birçok kanser gelişmiş ülkelerde daha yaygın olarak görülür. Daha fazla insan ileri yaşlara kadar yaşadıkça ve gelişmekte olan dünyada yaşam tarzı değişiklikleri meydana geldikçe oranlar artmaktadır. Kanserin küresel toplam ekonomik maliyetinin 2010 yılı itibariyle yılda 1,16 trilyon ABD doları olduğu tahmin edilmektedir. ⓘ
| Kanser ⓘ | |
|---|---|
 | |
|
Normal hücreler tamir edilemeyecek şekilde hasarlandığında apoptosis (A) tarafından elimine edilirler. Kanserli hücreler apoptosis'ten uzak dururlar ve gelişigüzel çoğalmalarına devam ederler (B). | |
| Uzmanlık | Onkoloji |
| Sıklık | 90.5 milyon (2015) |
| Ölüm | 8.8 milyon (2015) |
Kanserler (Habis tümörler, Malign tümörler), genellikle sürekli ve hızlı büyüyen tümörlerdir. Kapsülleri yoktur, büyürken sınır tanımazlar, çevresindeki dokuların ve damarların içine girerler (invazyon, infiltratif büyüme). Sıklıkla metastaz yaparlar. Tedavi edilmeyen ya da tedavisi gecikmiş kanserler ölümcüldür. ⓘ
Çağdaş tıpta bir oluşumun “kanser” olarak adlandırılabilmesi için ise 5 niteliği içermesi gerektiği öngörülür; ⓘ
- Hücrelerde sınırsız proliferasyon yetisi,
- Büyümesini engelleyen faktörlere karşı duyarsız olması,
- Hücrelerinin ölümsüzlüğü (apoptozis görülmemesi),
- Yeni damarların oluşumunu uyarabilmesi (angiogenezis),
- Dokuların içine girebilmesi (invazyon) ve yeni koloniler oluşturabilmesi (metastaz). ⓘ
Mikroskop incelemelerinde, normal hücrelere daha az benzerler ya da hiç benzemezler. Bazı olgularda taklit çabasının başarılı olmaması nedeniyle kanserin kökeni ya da taklit ettiği hücrelerin kaynağı anlaşılamaz. Bu olguya anaplazi, bu tür tümörlere anaplastik tümör ya da indiferansiye tümör nitelemesi yapılır. Mitozlar sık olabilir (1.000 hücreden 20 tanesinde veya daha fazlasında). Kanserlerde DNA yapısı genellikle yoğunlaşma içerir; yoğun DNA hücre çekirdeklerinin koyu renge boyanmasına neden olur. Sitogenetik (hücre genetiği) incelemelerde çok sayıda gen anomalileri saptanır. ⓘ
Tümör oluşumunda etkili çok sayıda faktör vardır. Kanser yapan etkilere kanserojen (cancerogen) ya da karsinojen (carcinogen) denilmektedir. Karsinojen karsinom doğuran anlamındadır; kapsamına sarkom girmemektedir. Kanserojen kavramı sarkomları da içine alan tanımlamadır. Karsinojen ve kanserojen nitelemeleri günümüzde eşanlamlı sözcükler gibi kullanılmaktadır. Bazı etkiler doğrudan doğruya kanser yapamadıkları halde, kanserin oluşmasına yardım ederler. Bunlara kokarsinojen (cocarcinogen) denir. Kanserleşmeyi önleyen maddelere antikarsinojen (anticarcinogen) adı verilmiştir. ⓘ
Tümör oluşumunda üç temel neden vardır:
- Çevreden gelen (ekzojen) kanserojenler (Fiziksel nedenler, Kimyasallar, Canlı etkenler)
- Organizmanın kendisinde bulunan (endojen) kanserojenler (Hormonları vb.)
- Yardımcı faktörler (Yaş, Cinsiyet, Beslenme, vb.)
Kanser, hücredeki DNA'nın hasar alması sonucu hücrelerin kontrolsüz bir şekilde büyümesi ve çoğalmasıdır. Günde vücudumuzda (DNA'da) yaklaşık 10.000 mutasyon olmasına rağmen bağışıklık sistemimiz her milisaniye vücudumuzu tarar ve kanserli hücreleri yok eder.Vücutta mutasyona uğrayan hücrelerin ancak çok küçük bir kısmı kansere yol açar. Bunun birçok nedeni vardır:
- Mutasyon gösteren hücrelerin yaşama kabiliyetleri normal hücrelere göre daha azdır. Bu sebeple oluşturdukları sinyaller ile kendilerini yok ederler (apoptoz).
- Mutasyon gösteren hücrelerin pek çoğunda bile hâlâ aşırı büyümeyi önleyen DNA tamir mekanizmaları (Tümör baskılayıcı genler) bulunur. Hayatta kalabilen mutant hücrelerin bir kısmının kanserli hücreye dönüşme potansiyeli vardır.
- Sıklıkla, kanser potansiyeli taşıyan (hasarlı ya da az sayıda mutasyon içeren) hücreler çoğalarak kanser oluşturmadan önce vücudun bağışıklık sistemi tarafından hedeflenirler. Fakat bazı mutant hücreler immün sistemden kaçabilmektedir. ⓘ
Bağışıklık sisteminin etkinliğini bozan durumlar kanseri hazırlayıcı etmenler (predispozan) olarak bilinir. Bağışıklık sistemi tarafından yok edilmemiş olan bu hücreler kontrolsüz biçimde üreyerek bulundukları dokuyu işgal ederler. Sadece o dokuyla sınırlı kalmayıp komşu dokulara da yayılırlar (invazyon). Kan ve lenf dolaşımı yoluyla vücudun ilgisiz bölgelerine de taşınabilirler (metastaz).Bazı hastalıklarda görülen lezyonlar ya da iyi huylu tümörler zamanla kansere dönüşebilirler; bunlara "prekanseröz lezyon" denir. ⓘ
Etimoloji ve tanımlar
Kelime, yengeç ve tümör anlamına gelen eski Yunanca καρκίνος kelimesinden gelmektedir. Yunan hekimler Hipokrat ve Galen, diğerlerinin yanı sıra, yengeçlerin şişmiş damarları olan bazı tümörlere benzerliğine dikkat çekmişlerdir. Kelime, modern tıbbi anlamıyla İngilizce'ye 1600 civarında girmiştir. ⓘ
Kanserler, vücudun diğer kısımlarını istila etme veya yayılma potansiyeline sahip anormal hücre büyümesini içeren geniş bir hastalık ailesini oluşturur. Neoplazmların bir alt kümesini oluştururlar. Bir neoplazm veya tümör, düzensiz büyümeye maruz kalan ve genellikle bir kitle veya yumru oluşturan, ancak dağınık olarak da dağılabilen bir grup hücredir. ⓘ
Tüm tümör hücreleri kanserin altı ayırt edici özelliğini gösterir. Bu özellikler kötü huylu bir tümör üretmek için gereklidir. Bunlar şunları içerir:
- Uygun sinyallerin yokluğunda hücre büyümesi ve bölünmesi
- Aksine sinyaller verilse bile sürekli büyüme ve bölünme
- Programlanmış hücre ölümünden kaçınma
- Sınırsız sayıda hücre bölünmesi
- Kan damarı oluşumunun desteklenmesi
- Doku istilası ve metastaz oluşumu ⓘ
Normal hücrelerden saptanabilir bir kitle oluşturabilen hücrelere ve düpedüz kansere ilerleme, kötü huylu ilerleme olarak bilinen birden fazla adımı içerir. ⓘ
Belirti ve semptomlar
Kanser başladığında hiçbir belirti göstermez. Kitle büyüdükçe veya ülserleştikçe belirti ve semptomlar ortaya çıkar. Ortaya çıkan bulgular kanserin türüne ve konumuna bağlıdır. Çok az belirti spesifiktir. Birçoğu sıklıkla başka rahatsızlıkları olan kişilerde ortaya çıkar. Kanserin teşhis edilmesi zor olabilir ve "büyük bir taklitçi" olarak kabul edilebilir. ⓘ
İnsanlar teşhis sonrası endişeli veya depresif olabilirler. Kanserli kişilerde intihar riski yaklaşık iki katına çıkmaktadır. ⓘ
Yerel belirtiler
Tümörün kitlesine veya ülserleşmesine bağlı olarak lokal semptomlar ortaya çıkabilir. Örneğin, akciğer kanserinden kaynaklanan kitle etkileri bronşları tıkayarak öksürük veya zatürreye neden olabilir; yemek borusu kanseri yemek borusunun daralmasına neden olarak yutkunmayı zorlaştırabilir veya ağrılı hale getirebilir; ve kolorektal kanser bağırsakta daralmaya veya tıkanmaya yol açarak bağırsak alışkanlıklarını etkileyebilir. Göğüslerdeki veya testislerdeki kitleler gözle görülebilir yumrular oluşturabilir. Ülserasyon, kan öksürme (akciğer kanseri), anemi veya rektal kanama (kolon kanseri), idrarda kan (mesane kanseri) veya anormal vajinal kanama (endometriyal veya servikal kanser) gibi semptomlara yol açabilen kanamaya neden olabilir. İlerlemiş kanserde lokalize ağrı oluşabilse de, başlangıçtaki tümör genellikle ağrısızdır. Bazı kanserler göğüs veya karın içinde sıvı birikmesine neden olabilir. ⓘ
Sistemik belirtiler
Vücudun kansere verdiği tepkiye bağlı olarak sistemik semptomlar ortaya çıkabilir. Bunlar arasında yorgunluk, kasıtsız kilo kaybı veya cilt değişiklikleri yer alabilir. Bazı kanserler kaşeksi olarak bilinen sürekli kas kaybı ve güçsüzlüğe yol açan sistemik bir enflamatuar duruma neden olabilir. ⓘ
Hodgkin hastalığı, lösemiler ve karaciğer veya böbrek kanserleri gibi bazı kanserler sürekli ateşe neden olabilir. ⓘ
Kanserin bazı sistemik semptomları, paraneoplastik sendromlar olarak bilinen, tümör tarafından üretilen hormonlar veya diğer moleküllerden kaynaklanır. Yaygın paraneoplastik sendromlar arasında değişen zihinsel durum, kabızlık ve dehidrasyona neden olabilen hiperkalsemi veya değişen zihinsel durum, kusma, baş ağrısı veya nöbetlere neden olabilen hiponatremi yer alır. ⓘ
Metastaz
Metastaz, kanserin vücudun diğer bölgelerine yayılmasıdır. Dağılan tümörler metastatik tümörler olarak adlandırılırken, orijinal tümör primer tümör olarak adlandırılır. Neredeyse tüm kanserler metastaz yapabilir. Kanser ölümlerinin çoğu metastaz yapmış kanserden kaynaklanmaktadır. ⓘ
Metastaz kanserin geç evrelerinde yaygındır ve kan veya lenfatik sistem ya da her ikisi yoluyla gerçekleşebilir. Metastazdaki tipik adımlar lokal invazyon, kana veya lenflere intravazasyon, vücutta dolaşım, yeni dokuya ekstravazasyon, proliferasyon ve anjiyogenezdir. Farklı kanser türleri belirli organlara metastaz yapma eğilimindedir, ancak genel olarak metastazların meydana geldiği en yaygın yerler akciğerler, karaciğer, beyin ve kemiklerdir. ⓘ
Nedenleri


Kanser vakalarının %90-95 gibi büyük bir çoğunluğu çevresel ve yaşam tarzı faktörlerinden kaynaklanan genetik mutasyonlardan kaynaklanmaktadır. Geri kalan %5-10'luk kısım ise kalıtsal genetiğe bağlıdır. Çevresel, sadece kirlilik değil, yaşam tarzı, ekonomik ve davranışsal faktörler gibi kalıtsal olmayan herhangi bir nedeni ifade eder. Kanserden ölüme katkıda bulunan yaygın çevresel faktörler arasında tütün kullanımı (%25-30), diyet ve obezite (%30-35), enfeksiyonlar (%15-20), radyasyon (hem iyonlaştırıcı hem de iyonlaştırıcı olmayan, %10'a kadar), fiziksel aktivite eksikliği ve kirlilik yer almaktadır. Psikolojik stres kanserin başlangıcı için bir risk faktörü olarak görünmemekle birlikte, halihazırda kanseri olanlarda sonuçları kötüleştirebilir. ⓘ
Belirli bir kansere neyin neden olduğunu kanıtlamak genellikle mümkün değildir çünkü çeşitli nedenlerin belirli parmak izleri yoktur. Örneğin, yoğun tütün kullanan bir kişide akciğer kanseri gelişirse, muhtemelen tütün kullanımından kaynaklanmıştır, ancak herkesin hava kirliliği veya radyasyon sonucu akciğer kanserine yakalanma şansı az olduğundan, kanser bu nedenlerden biri nedeniyle gelişmiş olabilir. Hamileliklerde ve nadiren organ bağışlarında meydana gelen bulaşmalar dışında, kanser genellikle bulaşıcı bir hastalık değildir, ancak kanser gelişimine katkıda bulunmuş olabilecek faktörler bulaşıcı olabilir; hepatit B, Epstein-Barr virüsü ve HIV gibi onkovirüsler gibi. ⓘ
Kimyasallar

Belirli maddelere maruz kalmak belirli kanser türleriyle ilişkilendirilmiştir. Bu maddelere kanserojen denir. ⓘ
Örneğin tütün dumanı akciğer kanserinin %90'ına neden olmaktadır. Ayrıca gırtlak, baş, boyun, mide, mesane, böbrek, yemek borusu ve pankreas kanserine de neden olur. Tütün dumanı, nitrozaminler ve polisiklik aromatik hidrokarbonlar da dahil olmak üzere bilinen elliden fazla kanserojen içerir. ⓘ
Tütün, dünya genelinde yaklaşık her beş kanser ölümünden birinden, gelişmiş ülkelerde ise yaklaşık her üç ölümden birinden sorumludur. Amerika Birleşik Devletleri'ndeki akciğer kanseri ölüm oranları sigara içme modellerini yansıtmaktadır; sigara içme oranındaki artışları akciğer kanseri ölüm oranlarındaki dramatik artışlar takip etmiştir ve son zamanlarda, 1950'lerden bu yana sigara içme oranlarındaki düşüşleri 1990'dan bu yana erkeklerde akciğer kanseri ölüm oranlarındaki düşüşler takip etmiştir. ⓘ
Batı Avrupa'da erkeklerde görülen kanserlerin %10'u ve kadınlarda görülen kanserlerin %3'ü, özellikle karaciğer ve sindirim sistemi kanserleri olmak üzere alkole maruz kalmaya bağlanmaktadır. İşle ilgili madde maruziyetlerinden kaynaklanan kanser vakalarının %2 ila 20'sine ve en az 200.000 ölüme neden olabilir. Akciğer kanseri ve mezotelyoma gibi kanserler tütün dumanı veya asbest liflerinin solunmasından ya da lösemi benzen maruziyetinden kaynaklanabilir. ⓘ
Ağırlıklı olarak teflon üretiminde kullanılan perflorooktanoik aside (PFOA) maruz kalmanın iki tür kansere neden olduğu bilinmektedir. ⓘ
- Kanser türlerinin dünya çapında yüzde dağılımı
- Akciğer
- %20
- Karaciğer: %9
- Kolorektal: %9
- Mide: %9
- Meme: %7
- Diğerleri: %46 ⓘ
Diyet ve egzersiz
Diyet, fiziksel hareketsizlik ve obezite kanser ölümlerinin %30-35'i ile ilişkilidir. Amerika Birleşik Devletleri'nde aşırı vücut ağırlığı birçok kanser türünün gelişimiyle ilişkilidir ve kanser ölümlerinin %14-20'sinde bir faktördür. Birleşik Krallık'ta yapılan ve 5 milyondan fazla kişiye ait verileri içeren bir araştırma, yüksek vücut kitle endeksinin en az 10 kanser türüyle ilişkili olduğunu ve bu ülkede her yıl yaklaşık 12.000 vakadan sorumlu olduğunu göstermiştir. Fiziksel hareketsizliğin sadece vücut ağırlığı üzerindeki etkisiyle değil, aynı zamanda bağışıklık sistemi ve endokrin sistem üzerindeki olumsuz etkileriyle de kanser riskine katkıda bulunduğuna inanılmaktadır. Diyetten kaynaklanan etkinin yarısından fazlası, çok az sebze veya diğer sağlıklı gıdaların tüketilmesinden ziyade aşırı beslenmeden (çok fazla yemek) kaynaklanmaktadır. ⓘ
Bazı belirli gıdalar belirli kanserlerle bağlantılıdır. Yüksek tuzlu diyet mide kanseri ile bağlantılıdır. Sık rastlanan bir gıda kirleticisi olan Aflatoksin B1 karaciğer kanserine neden olmaktadır. Betel fıstığı çiğnemek ağız kanserine neden olabilir. Beslenme uygulamalarındaki ulusal farklılıklar, kanser insidansındaki farklılıkları kısmen açıklayabilir. Örneğin, Japonya'da yüksek tuzlu diyet nedeniyle mide kanseri daha yaygınken, kolon kanseri Amerika Birleşik Devletleri'nde daha yaygındır. Göçmenlerin kanser profilleri, genellikle bir nesil içinde yeni ülkelerindekileri yansıtmaktadır. ⓘ
Enfeksiyon
Dünya genelinde kanser ölümlerinin yaklaşık %18'i bulaşıcı hastalıklarla ilişkilidir. Bu oran Afrika'da %25 gibi yüksek bir seviyeden gelişmiş dünyada %10'un altına kadar değişmektedir. Virüsler kansere neden olan olağan bulaşıcı ajanlardır ancak kanser bakterileri ve parazitler de rol oynayabilir. ⓘ
Onkovirüsler (kansere neden olabilen virüsler) arasında insan papilloma virüsü (rahim ağzı kanseri), Epstein-Barr virüsü (B-hücreli lenfoproliferatif hastalık ve nazofaringeal karsinom), Kaposi sarkomu herpesvirüsü (Kaposi sarkomu ve primer efüzyon lenfomaları), hepatit B ve hepatit C virüsleri (hepatoselüler karsinom) ve insan T-hücresi lösemi virüsü-1 (T-hücresi lösemileri) bulunmaktadır. Helicobacter pylori kaynaklı mide karsinomunda görüldüğü gibi bakteriyel enfeksiyon da kanser riskini artırabilir. Kanserle ilişkili parazit enfeksiyonları arasında Schistosoma haematobium (mesanenin skuamöz hücreli karsinomu) ve karaciğer kurtları, Opisthorchis viverrini ve Clonorchis sinensis (kolanjiokarsinom) bulunmaktadır. ⓘ
Radyasyon
Ultraviyole radyasyon ve radyoaktif madde gibi radyasyona maruz kalma kanser için bir risk faktörüdür. Melanom dışı cilt kanserlerinin çoğu, çoğunlukla güneş ışığından kaynaklanan ultraviyole radyasyona bağlıdır. İyonlaştırıcı radyasyon kaynakları arasında tıbbi görüntüleme ve radon gazı bulunmaktadır. ⓘ
İyonlaştırıcı radyasyon özellikle güçlü bir mutajen değildir. Örneğin, evlerde radon gazına maruz kalmak pasif sigara içiciliği ile benzer kanser risklerine sahiptir. Radyasyon, radon artı tütün dumanı gibi diğer kansere neden olan ajanlarla birleştiğinde daha güçlü bir kanser kaynağıdır. Radyasyon vücudun birçok yerinde, tüm hayvanlarda ve her yaşta kansere neden olabilir. Çocukların radyasyona bağlı lösemi geliştirme olasılığı yetişkinlere göre iki kat daha fazladır; doğumdan önce radyasyona maruz kalmanın etkisi on kat daha fazladır. ⓘ
İyonlaştırıcı radyasyonun tıbbi kullanımı, radyasyona bağlı kanserlerin küçük ama büyüyen bir kaynağıdır. İyonlaştırıcı radyasyon diğer kanserleri tedavi etmek için kullanılabilir, ancak bu bazı durumlarda ikinci bir kanser türüne neden olabilir. Ayrıca bazı tıbbi görüntüleme türlerinde de kullanılır. ⓘ
Güneşten gelen ultraviyole radyasyona uzun süre maruz kalmak melanom ve diğer cilt malignitelerine yol açabilir. Açık kanıtlar, ultraviyole radyasyonun, özellikle de iyonlaştırıcı olmayan orta dalga UVB'nin, dünyada en yaygın kanser türleri olan melanom dışı cilt kanserlerinin çoğunun nedeni olduğunu ortaya koymaktadır. ⓘ
Cep telefonlarından, elektrik iletiminden ve diğer benzer kaynaklardan gelen iyonlaştırıcı olmayan radyo frekans radyasyonu, Dünya Sağlık Örgütü'nün Uluslararası Kanser Araştırmaları Ajansı tarafından olası bir kanserojen olarak tanımlanmıştır. Bununla birlikte, kanıtlar bir endişeyi desteklememiştir. Bu, çalışmaların cep telefonu radyasyonu ile kanser riski arasında tutarlı bir bağlantı bulamamasını içermektedir. ⓘ
Kalıtım
Kanserlerin büyük çoğunluğu kalıtsal değildir (sporadik). Kalıtsal kanserler öncelikle kalıtsal bir genetik kusurdan kaynaklanır. Nüfusun %0,3'ünden daha azı kanser riski üzerinde büyük etkisi olan bir genetik mutasyonun taşıyıcısıdır ve bunlar kanserin %3-10'undan daha azına neden olmaktadır. Bu sendromlardan bazıları şunlardır: meme kanseri ve yumurtalık kanseri riski %75'ten fazla olan BRCA1 ve BRCA2 genlerindeki belirli kalıtsal mutasyonlar ve diğerlerinin yanı sıra kolorektal kanserli kişilerin yaklaşık %3'ünde bulunan kalıtsal nonpolipozis kolorektal kanser (HNPCC veya Lynch sendromu). ⓘ
İstatistiksel olarak en fazla ölüme neden olan kanserler için, birinci dereceden bir akrabaya (ebeveyn, kardeş veya çocuk) kolorektal kanser teşhisi konulduğunda kolorektal kansere yakalanma riski yaklaşık 2'dir. Buna karşılık gelen göreceli risk akciğer kanseri için 1,5 ve prostat kanseri için 1,9'dur. Meme kanseri için göreceli risk, birinci derece akrabanın 50 yaşında veya daha büyük yaşta kansere yakalanması durumunda 1,8 iken, akrabanın 50 yaşından daha gençken kansere yakalanması durumunda 3,3'tür. ⓘ
Uzun boylu insanların kanser riski daha yüksektir çünkü kısa boylu insanlara göre daha fazla hücreye sahiptirler. Boy büyük ölçüde genetik olarak belirlendiğinden, daha uzun boylu insanlar kanser riskinde kalıtsal bir artışa sahiptir. ⓘ
Fiziksel etkenler
Bazı maddeler kimyasal etkilerinden ziyade fiziksel etkileriyle kansere neden olurlar. Bunun önemli bir örneği, genellikle akciğerleri çevreleyen seröz zar olan mezotelyomanın (seröz zar kanseri) başlıca nedeni olan ve doğal olarak oluşan mineral lifler olan asbeste uzun süre maruz kalmaktır. Wollastonit, attapulgit, cam yünü ve taş yünü gibi hem doğal olarak oluşan hem de sentetik asbest benzeri lifleri içeren bu kategorideki diğer maddelerin de benzer etkilere sahip olduğuna inanılmaktadır. Kansere neden olan lifli olmayan partikül maddeler arasında toz haline getirilmiş metalik kobalt ve nikel ile kristal silika (kuvars, kristobalit ve tridimit) bulunmaktadır. Genellikle fiziksel kanserojenlerin vücuda girmesi (örneğin soluma yoluyla) ve kanser oluşturması için yıllarca maruz kalınması gerekir. ⓘ
Kanserle sonuçlanan fiziksel travma nispeten nadirdir. Örneğin kemiklerin kırılmasının kemik kanserine yol açtığı iddiaları kanıtlanmamıştır. Benzer şekilde, fiziksel travma rahim ağzı kanseri, meme kanseri veya beyin kanseri için bir neden olarak kabul edilmemektedir. Kabul edilen bir kaynak, sıcak nesnelerin vücuda sık ve uzun süreli uygulanmasıdır. Kanger ve kairo ısıtıcıları (kömürlü el ısıtıcıları) tarafından üretilenler gibi vücudun aynı bölgesinde tekrarlanan yanıkların, özellikle kanserojen kimyasallar da mevcutsa, cilt kanseri oluşturması mümkündür. Haşlama derecesinde sıcak çayın sık tüketimi yemek borusu kanserine yol açabilir. Genel olarak, kanserin doğrudan travmadan ziyade iyileşme süreci sırasında ortaya çıktığına veya önceden var olan bir kanserin teşvik edildiğine inanılmaktadır. Bununla birlikte, aynı dokularda tekrarlanan yaralanmalar aşırı hücre çoğalmasını teşvik edebilir ve bu da kanserli bir mutasyon olasılığını artırabilir. ⓘ
Kronik enflamasyonun doğrudan mutasyona neden olduğu varsayılmıştır. Enflamasyon, tümör mikroçevresini etkileyerek kanser hücrelerinin çoğalmasına, hayatta kalmasına, anjiyogenezine ve göçüne katkıda bulunabilir. Onkogenler inflamatuar pro-tümörijenik bir mikroçevre oluşturur. ⓘ
Hormonlar
Bazı hormonlar hücre çoğalmasını teşvik ederek kanser gelişiminde rol oynamaktadır. İnsülin benzeri büyüme faktörleri ve bunların bağlayıcı proteinleri kanser hücresi çoğalması, farklılaşması ve apoptozunda kilit rol oynayarak karsinogenezde olası bir rol oynadığını düşündürmektedir. ⓘ
Hormonlar meme, endometrium, prostat, yumurtalık ve testis kanseri gibi cinsiyetle ilişkili kanserlerde ve ayrıca tiroid kanseri ve kemik kanserinde önemli etkenlerdir. Örneğin, meme kanseri olan kadınların kızları, meme kanseri olmayan kadınların kızlarına göre önemli ölçüde daha yüksek östrojen ve progesteron seviyelerine sahiptir. Bu yüksek hormon seviyeleri, meme kanseri geni olmasa bile meme kanseri riskinin daha yüksek olmasını açıklayabilir. Benzer şekilde, Afrika kökenli erkekler, Avrupa kökenli erkeklere göre önemli ölçüde daha yüksek testosteron seviyelerine sahiptir ve buna bağlı olarak daha yüksek prostat kanseri seviyesine sahiptir. Testosteron aktive edici androstanediol glukuronid seviyeleri en düşük olan Asya kökenli erkeklerde ise prostat kanseri seviyesi en düşüktür. ⓘ
Diğer faktörler de önemlidir: obez kişilerde kanserle ilişkili bazı hormon seviyeleri daha yüksektir ve bu kanserlerin görülme oranı daha yüksektir. Hormon replasman tedavisi alan kadınların bu hormonlarla ilişkili kanserlere yakalanma riski daha yüksektir. Öte yandan, ortalamanın çok üzerinde egzersiz yapan kişilerde bu hormon seviyeleri daha düşüktür ve kanser riski daha düşüktür. Osteosarkom büyüme hormonları tarafından teşvik edilebilir. Bazı tedaviler ve önleme yaklaşımları, hormon seviyelerini yapay olarak azaltarak ve böylece hormona duyarlı kanserleri caydırarak bu nedenden yararlanır. ⓘ
Otoimmün hastalıklar
Çölyak hastalığı ile tüm kanserler için artmış risk arasında bir ilişki vardır. Tedavi edilmemiş çölyak hastalığı olan kişilerde risk daha yüksektir, ancak bu risk, muhtemelen çölyak hastalığı olan kişilerde malignite gelişimine karşı koruyucu bir role sahip gibi görünen glutensiz diyetin benimsenmesi nedeniyle, tanı ve sıkı tedaviden sonra zamanla azalmaktadır. Bununla birlikte, tanıda ve glutensiz diyete başlamada gecikme malignite riskini artırıyor gibi görünmektedir. Crohn hastalığı ve ülseratif koliti olan kişilerde kronik enflamasyona bağlı olarak gastrointestinal kanser oranları artmaktadır. Ayrıca, bu hastalıkları tedavi etmek için kullanılan immünomodülatörler ve biyolojik ajanlar, bağırsak dışı malignitelerin gelişmesini teşvik edebilir. ⓘ
Patofizyoloji
Genetik
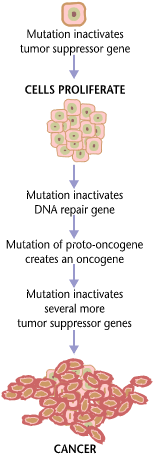
Kanser temelde bir doku büyümesi düzenleme hastalığıdır. Normal bir hücrenin kanser hücresine dönüşmesi için hücre büyümesini ve farklılaşmasını düzenleyen genlerin değiştirilmesi gerekir. ⓘ
Etkilenen genler iki geniş kategoriye ayrılır. Onkogenler, hücre büyümesini ve çoğalmasını teşvik eden genlerdir. Tümör baskılayıcı genler ise hücre bölünmesini ve hayatta kalmayı engelleyen genlerdir. Malign transformasyon, yeni onkogenlerin oluşumu, normal onkogenlerin uygunsuz aşırı ekspresyonu veya tümör baskılayıcı genlerin az ekspresyonu veya devre dışı bırakılması yoluyla meydana gelebilir. Normal bir hücrenin kanser hücresine dönüşmesi için tipik olarak birden fazla gende değişiklik olması gerekir. ⓘ
Genetik değişiklikler farklı seviyelerde ve farklı mekanizmalarla meydana gelebilir. Bir kromozomun tamamının kazanılması veya kaybedilmesi mitozdaki hatalar yoluyla gerçekleşebilir. Daha yaygın olanı, genomik DNA'nın nükleotid dizisindeki değişiklikler olan mutasyonlardır. ⓘ
Büyük ölçekli mutasyonlar, bir kromozomun bir kısmının silinmesini veya kazanılmasını içerir. Genomik amplifikasyon, bir hücre genellikle bir veya daha fazla onkogen ve bitişik genetik materyal içeren küçük bir kromozomal lokusun kopyalarını (genellikle 20 veya daha fazla) kazandığında meydana gelir. Translokasyon, iki ayrı kromozomal bölge, genellikle karakteristik bir konumda anormal bir şekilde kaynaştığında meydana gelir. Bunun iyi bilinen bir örneği, kronik miyelojenöz lösemide ortaya çıkan ve onkojenik bir tirozin kinaz olan BCR-abl füzyon proteininin üretimiyle sonuçlanan Philadelphia kromozomu veya kromozom 9 ve 22'nin translokasyonudur. ⓘ
Küçük ölçekli mutasyonlar, bir genin promotör bölgesinde meydana gelebilen ve ekspresyonunu etkileyebilen veya genin kodlama dizisinde meydana gelebilen ve protein ürününün işlevini veya stabilitesini değiştirebilen nokta mutasyonlarını, delesyonları ve insersiyonları içerir. Tek bir genin bozulması, bir DNA virüsünden veya retrovirüsten gelen genomik materyalin entegrasyonundan da kaynaklanabilir ve etkilenen hücrede ve onun soyundan gelenlerde viral onkogenlerin ekspresyonuna yol açabilir. ⓘ
Canlı hücrelerin DNA'sında bulunan verilerin çoğaltılması, olasılıkla bazı hatalarla (mutasyonlarla) sonuçlanacaktır. Karmaşık hata düzeltme ve önleme, sürece dahil edilmiştir ve hücreyi kansere karşı korur. Önemli bir hata meydana gelirse, hasarlı hücre apoptoz olarak adlandırılan programlanmış hücre ölümü yoluyla kendini yok edebilir. Hata kontrol süreçleri başarısız olursa, mutasyonlar hayatta kalacak ve yavru hücrelere aktarılacaktır. ⓘ
Bazı ortamlar hataların ortaya çıkmasını ve yayılmasını daha olası hale getirir. Bu tür ortamlar kanserojen olarak adlandırılan bozucu maddelerin varlığını, tekrarlanan fiziksel yaralanmaları, ısıyı, iyonize radyasyonu veya hipoksiyi içerebilir. ⓘ
Örneğin, kansere neden olan hatalar kendi kendini çoğaltır ve bileşiktir:
- Bir hücrenin hata düzeltme mekanizmasındaki bir mutasyon, o hücrenin ve çocuklarının daha hızlı hata biriktirmesine neden olabilir.
- Bir onkogendeki başka bir mutasyon, hücrenin normal benzerlerinden daha hızlı ve daha sık üremesine neden olabilir.
- Daha ileri bir mutasyon, apoptoz sinyal yolunu bozarak ve hücreyi ölümsüzleştirerek bir tümör baskılayıcı genin kaybına neden olabilir.
- Hücrenin sinyal mekanizmasındaki bir başka mutasyon, yakındaki hücrelere hataya neden olan sinyaller gönderebilir. ⓘ
Normal bir hücrenin kansere dönüşmesi, başlangıçtaki hataların neden olduğu zincirleme bir reaksiyona benzer; bu hatalar daha ciddi hatalara dönüşür ve her biri giderek hücrenin normal doku büyümesini sınırlayan daha fazla kontrolden kaçmasına izin verir. Bu isyan benzeri senaryo, evrimin itici güçlerinin vücudun tasarımına ve düzen uygulamasına karşı çalıştığı, en uygun olanın istenmeyen bir hayatta kalmasıdır. Kanser gelişmeye başladıktan sonra, klonal evrim olarak adlandırılan bu devam eden süreç, daha invaziv aşamalara doğru ilerlemeyi sağlar. Klonal evrim, etkili tedavi stratejilerinin tasarlanmasını zorlaştıran ve tedavinin tasarlanması için evrimsel bir yaklaşım gerektiren tümör içi heterojenliğe (heterojen mutasyonlara sahip kanser hücreleri) yol açar. ⓘ
Kanserler tarafından geliştirilen karakteristik yetenekler, özellikle apoptozdan kaçınma, büyüme sinyallerinde kendine yeterlilik, büyüme karşıtı sinyallere duyarsızlık, sürekli anjiyogenez, sınırsız replikatif potansiyel, metastaz, enerji metabolizmasının yeniden programlanması ve bağışıklık yıkımından kaçınma gibi kategorilere ayrılır. ⓘ
Epigenetik

Klasik kanser görüşü, tümör baskılayıcı genlerdeki ve onkogenlerdeki mutasyonları ve kromozomal anormallikleri içeren ilerleyici genetik anormallikler tarafından yönlendirilen bir dizi hastalıktır. Daha sonra epigenetik değişikliklerin rolü tanımlanmıştır. ⓘ
Epigenetik değişiklikler, genomda nükleotid dizisini değiştirmeyen işlevsel olarak ilgili modifikasyonlardır. Bu tür değişikliklere örnek olarak DNA metilasyonundaki değişiklikler (hipermetilasyon ve hipometilasyon), histon modifikasyonu ve kromozomal mimarideki değişiklikler (HMGA2 veya HMGA1 gibi proteinlerin uygunsuz ifadesinin neden olduğu) verilebilir. Bu değişikliklerin her biri, altta yatan DNA dizisini değiştirmeden gen ifadesini düzenler. Bu değişiklikler hücre bölünmeleri boyunca kalabilir, birden fazla nesil boyunca sürebilir ve epimutasyon (mutasyonlara eşdeğer) olarak kabul edilebilir. ⓘ
Epigenetik değişiklikler kanserlerde sıklıkla görülür. Örnek olarak, bir çalışmada kolon kanseri ile ilişkili olarak metilasyonlarında sıklıkla değişiklik olan protein kodlayan genler listelenmiştir. Bunlar 147 hipermetillenmiş ve 27 hipometillenmiş geni içermektedir. Hipermetillenmiş genlerden 10 tanesi kolon kanserlerinin %100'ünde hipermetillenmiştir ve diğer birçok gen de kolon kanserlerinin %50'sinden fazlasında hipermetillenmiştir. ⓘ
Kanserlerde epigenetik değişiklikler bulunurken, DNA onarım proteinlerinin ekspresyonunun azalmasına neden olan DNA onarım genlerindeki epigenetik değişiklikler özellikle önemli olabilir. Bu tür değişikliklerin kansere ilerlemenin erken dönemlerinde meydana geldiği ve kanserlerin karakteristik genetik istikrarsızlığının muhtemel bir nedeni olduğu düşünülmektedir. ⓘ
DNA onarım genlerinin ifadesinin azalması DNA onarımını bozar. Bu, şekilde üstten 4. seviyede gösterilmektedir (Şekilde kırmızı ifadeler, DNA hasarının ve DNA onarımındaki kusurların kansere ilerlemedeki merkezi rolünü göstermektedir). DNA onarımı yetersiz olduğunda DNA hasarı hücrelerde normalden daha yüksek bir seviyede kalır (5. seviye) ve mutasyon ve/veya epimutasyon sıklığının artmasına neden olur (6. seviye). DNA uyumsuzluk onarımında veya homolog rekombinasyonel onarımda (HRR) kusurlu hücrelerde mutasyon oranları önemli ölçüde artar. Kromozomal yeniden düzenlenmeler ve anöploidi de HRR kusurlu hücrelerde artar. ⓘ
Daha yüksek DNA hasarı seviyeleri mutasyonun artmasına (şeklin sağ tarafı) ve epimutasyonun artmasına neden olur. DNA çift sarmal kırıklarının onarımı veya diğer DNA hasarlarının onarımı sırasında, tam olarak temizlenmemiş onarım bölgeleri epigenetik gen susturmasına neden olabilir. ⓘ
Kalıtsal bir mutasyon nedeniyle DNA onarım proteinlerinin eksik ifadesi kanser risklerini artırabilir. Kalıtsal olarak 34 DNA onarım geninden herhangi birinde bozukluk olan bireylerde (bkz. DNA onarım eksikliği bozukluğu makalesi) kanser riski artar ve bazı kusurlar yaşam boyu %100 kanser olasılığı sağlar (örn. p53 mutasyonları). Germ hattı DNA onarım mutasyonları şeklin sol tarafında belirtilmiştir. Bununla birlikte, bu tür germ hattı mutasyonları (yüksek penetranslı kanser sendromlarına neden olan) kanserlerin yalnızca yaklaşık yüzde 1'inin nedenidir. ⓘ
Sporadik kanserlerde, DNA onarımındaki eksiklikler bazen bir DNA onarım genindeki mutasyondan kaynaklanır, ancak çok daha sık olarak DNA onarım genlerinin ifadesini azaltan veya susturan epigenetik değişikliklerden kaynaklanır. Bu durum şekilde 3. seviyede gösterilmektedir. Ağır metal kaynaklı karsinogenez üzerine yapılan birçok çalışma, bu tür ağır metallerin, bazıları epigenetik mekanizmalar yoluyla olmak üzere, DNA onarım enzimlerinin ifadesinde azalmaya neden olduğunu göstermektedir. DNA onarımının engellenmesinin ağır metal kaynaklı karsinojenitede baskın bir mekanizma olduğu öne sürülmektedir. Buna ek olarak, DNA dizilerindeki sık epigenetik değişiklikler mikroRNA (veya miRNA) adı verilen küçük RNA'ları kodlar. miRNA'lar proteinleri kodlamaz, ancak protein kodlayan genleri "hedefleyebilir" ve ekspresyonlarını azaltabilir. ⓘ
Kanserler genellikle klonal genişlemeye yol açan seçici bir avantaj sağlayan mutasyonların ve epimutasyonların bir araya gelmesiyle ortaya çıkar (bkz. Kansere ilerlemede alan kusurları). Ancak mutasyonlar kanserlerde epigenetik değişiklikler kadar sık olmayabilir. Ortalama bir meme veya kolon kanseri yaklaşık 60 ila 70 protein değiştiren mutasyona sahip olabilir; bunların yaklaşık üç veya dördü "sürücü" mutasyon, geri kalanları ise "yolcu" mutasyon olabilir. ⓘ
Metastaz
Metastaz, kanserin vücudun diğer bölgelerine yayılmasıdır. Dağılan tümörler metastatik tümörler olarak adlandırılırken, orijinal tümör primer tümör olarak adlandırılır. Neredeyse tüm kanserler metastaz yapabilir. Kanser ölümlerinin çoğu metastaz yapmış kanserden kaynaklanmaktadır. ⓘ
Metastaz kanserin geç evrelerinde yaygındır ve kan veya lenfatik sistem ya da her ikisi yoluyla gerçekleşebilir. Metastazdaki tipik adımlar lokal invazyon, kana veya lenflere intravazasyon, vücutta dolaşım, yeni dokuya ekstravazasyon, proliferasyon ve anjiyogenezdir. Farklı kanser türleri belirli organlara metastaz yapma eğilimindedir, ancak genel olarak metastazların meydana geldiği en yaygın yerler akciğerler, karaciğer, beyin ve kemiklerdir. ⓘ
Metabolizma
Normal hücreler tipik olarak enerjinin sadece yaklaşık %30'unu glikolizden üretirken, çoğu kanser enerji üretimi için glikolize dayanır (Warburg etkisi). Ancak lenfoma, lösemi ve endometriyal kanser de dahil olmak üzere az sayıda kanser türü birincil enerji kaynağı olarak oksidatif fosforilasyona dayanır. Ancak bu vakalarda bile enerji kaynağı olarak glikoliz kullanımı nadiren %60'ı aşmaktadır. Birkaç kanser, kısmen nükleotid (DNA, RNA) sentezi için gerekli nitrojeni sağladığı için glutamini ana enerji kaynağı olarak kullanır. Kanser kök hücreleri genellikle oksidatif fosforilasyonu veya glutamini birincil enerji kaynağı olarak kullanır. ⓘ
Birçok çalışma, sirtuin 6 enziminin çeşitli tümör tiplerinde onkogenez sırasında glikolizi indükleyerek seçici olarak inaktive olduğunu göstermiştir. Bir başka sirtuin olan sirtuin 3, glikolize bağlı kanserleri inhibe ederken oksidatif fosforilasyona bağlı kanserleri teşvik etmektedir. ⓘ
Düşük karbonhidratlı diyet (ketojenik diyet) bazen kanser tedavisi için destekleyici bir terapi olarak önerilmektedir. ⓘ
Teşhis
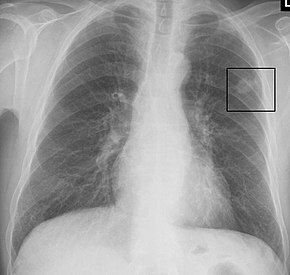
Kanserlerin çoğu başlangıçta ya belirti veya semptomların ortaya çıkmasıyla ya da tarama yoluyla fark edilir. Bunların hiçbiri, bir doku örneğinin bir patolog tarafından incelenmesini gerektiren kesin bir tanıya götürmez. Kanser şüphesi olan kişiler tıbbi testlerle araştırılır. Bunlar genellikle kan testleri, röntgenler, (kontrastlı) BT taramaları ve endoskopiyi içerir. ⓘ
Biyopsiden elde edilen doku tanısı, çoğalan hücrenin türünü, histolojik derecesini, genetik anormallikleri ve diğer özellikleri gösterir. Bu bilgiler birlikte prognozu değerlendirmek ve en iyi tedaviyi seçmek için yararlıdır. ⓘ
Sitogenetik ve immünohistokimya diğer doku testi türleridir. Bu testler moleküler değişiklikler (mutasyonlar, füzyon genleri ve sayısal kromozom değişiklikleri gibi) hakkında bilgi sağlar ve böylece prognozu ve en iyi tedaviyi de gösterebilir. ⓘ
Kanser teşhisi psikolojik sıkıntıya neden olabilir ve konuşma terapisi gibi psikososyal müdahaleler insanlara bu konuda yardımcı olabilir. ⓘ
Sınıflandırma
Kanserler, tümör hücrelerinin benzediği ve bu nedenle tümörün kaynağı olduğu varsayılan hücre türüne göre sınıflandırılır. Bu tipler şunları içerir:
- Karsinom: Epitel hücrelerinden türeyen kanserler. Bu grup en yaygın kanserlerin çoğunu içerir ve meme, prostat, akciğer, pankreas ve kolon kanserlerinin neredeyse tamamını kapsar.
- Sarkom: Her biri kemik iliği dışındaki mezenkimal hücrelerden kaynaklanan hücrelerden gelişen bağ dokusundan (yani kemik, kıkırdak, yağ, sinir) kaynaklanan kanserler.
- Lenfoma ve lösemi: Bu iki sınıf, iliği terk eden ve sırasıyla lenf düğümlerinde ve kanda olgunlaşma eğiliminde olan hematopoetik (kan oluşturan) hücrelerden kaynaklanır.
- Eşey hücreli tümör: Pluripotent hücrelerden türeyen, çoğunlukla testis veya yumurtalıkta görülen kanserler (sırasıyla seminoma ve disgerminoma).
- Blastoma: Olgunlaşmamış "öncü" hücrelerden veya embriyonik dokudan türetilen kanserler. ⓘ
Kanserler genellikle -karsinom, -sarkom veya -blastom son ek olarak kullanılarak adlandırılır ve kök olarak köken organ veya doku için Latince veya Yunanca kelime kullanılır. Örneğin, malign epitel hücrelerinden kaynaklanan karaciğer parankim kanserleri hepatokarsinom olarak adlandırılırken, ilkel karaciğer öncü hücrelerinden kaynaklanan bir malignite hepatoblastom ve yağ hücrelerinden kaynaklanan bir kanser liposarkom olarak adlandırılır. Bazı yaygın kanserler için İngilizce organ adı kullanılır. Örneğin, en yaygın meme kanseri türü memenin duktal karsinomu olarak adlandırılır. Burada duktal sıfatı, kanserin mikroskop altındaki görünümünü ifade eder ve bu da süt kanallarından kaynaklandığını gösterir. ⓘ
İyi huylu tümörler (kanser olmayanlar), kök olarak organ adı ile son ek olarak -oma kullanılarak adlandırılır. Örneğin, düz kas hücrelerinden oluşan iyi huylu bir tümöre leiomyom denir (rahimde sıklıkla görülen bu iyi huylu tümörün yaygın adı fibroiddir). Kafa karıştırıcı bir şekilde, bazı kanser türleri -noma son ekini kullanır; melanoma ve seminoma gibi örnekler verilebilir. ⓘ
Bazı kanser türleri, dev hücreli karsinom, iğsi hücreli karsinom ve küçük hücreli karsinom gibi mikroskop altındaki hücrelerin boyutu ve şekline göre adlandırılır. ⓘ
Mastektomi örneğinde büyük bir invaziv duktal karsinom ⓘ
Önleme
Kanserden korunma, kanser riskini azaltmaya yönelik aktif önlemler olarak tanımlanmaktadır. Kanser vakalarının büyük çoğunluğu çevresel risk faktörlerinden kaynaklanmaktadır. Bu çevresel faktörlerin çoğu kontrol edilebilir yaşam tarzı seçimleridir. Bu nedenle kanser genellikle önlenebilir. Yaygın kanserlerin %70 ila %90'ı çevresel faktörlerden kaynaklanmaktadır ve bu nedenle potansiyel olarak önlenebilirdir. ⓘ
Tütün, aşırı kilo/obezite, kötü beslenme, fiziksel hareketsizlik, alkol, cinsel yolla bulaşan enfeksiyonlar ve hava kirliliği gibi risk faktörlerinden kaçınarak kanser ölümlerinin %30'undan fazlası önlenebilir. Ayrıca, yoksulluk da insan kanserlerinde dolaylı bir risk faktörü olarak değerlendirilebilir. Doğal olarak oluşan arka plan radyasyonu ve kalıtsal genetik bozukluklardan kaynaklanan kanserler gibi tüm çevresel nedenler kontrol edilebilir değildir ve bu nedenle kişisel davranışlarla önlenemez. ⓘ
Diyet
Kanser risklerini azaltmak için birçok diyet önerisi getirilmiş olsa da, bunları destekleyen kanıtlar kesin değildir. Riski artıran başlıca diyet faktörleri obezite ve alkol tüketimidir. Meyve ve sebze bakımından düşük ve kırmızı et bakımından yüksek diyetler de bu faktörlerle ilişkilendirilmiştir ancak incelemeler ve meta-analizler tutarlı bir sonuca varmamıştır. 2014 yılında yapılan bir meta-analizde meyve ve sebzeler ile kanser arasında bir ilişki bulunamamıştır. Kahve, karaciğer kanseri riskinin azalması ile ilişkilidir. Çalışmalar aşırı kırmızı veya işlenmiş et tüketimini meme kanseri, kolon kanseri ve pankreas kanseri riskinin artmasıyla ilişkilendirmiştir; bu durum yüksek sıcaklıkta pişirilen etlerdeki kanserojen maddelerin varlığından kaynaklanıyor olabilir. 2015 yılında IARC, işlenmiş et (örn. pastırma, jambon, sosisli sandviç, sosis) ve daha az oranda kırmızı et tüketiminin bazı kanserlerle bağlantılı olduğunu bildirmiştir. ⓘ
Kanseri önlemeye yönelik diyet önerileri genellikle sebze, meyve, tam tahıllar ve balığa vurgu yapılmasını ve işlenmiş ve kırmızı et (sığır eti, domuz eti, kuzu eti), hayvansal yağlar, salamura gıdalar ve rafine karbonhidratlardan kaçınılmasını içerir. ⓘ
İlaç Tedavisi
İlaçlar birkaç durumda kanseri önlemek için kullanılabilir. Genel popülasyonda NSAİİ'ler kolorektal kanser riskini azaltır; ancak kardiyovasküler ve gastrointestinal yan etkileri nedeniyle, önleme amacıyla kullanıldıklarında genel zarara neden olurlar. Aspirinin kanserden ölüm riskini yaklaşık %7 oranında azalttığı bulunmuştur. COX-2 inhibitörleri ailesel adenomatöz polipozisli kişilerde polip oluşum oranını azaltabilir; ancak NSAID'lerle aynı yan etkilerle ilişkilidir. Günlük tamoksifen veya raloksifen kullanımı yüksek riskli kadınlarda meme kanseri riskini azaltır. Finasterid gibi 5-alfa-redüktaz inhibitörlerinin yarar ve zararları net değildir. ⓘ
Vitamin takviyesi kanseri önlemede etkili görünmemektedir. Düşük kan D vitamini seviyeleri artmış kanser riski ile ilişkili olsa da, bu ilişkinin nedensel olup olmadığı ve D vitamini takviyesinin koruyucu olup olmadığı belirlenmemiştir. 2014 yılında yapılan bir inceleme, takviyelerin kanser riski üzerinde önemli bir etkisi olmadığını ortaya koymuştur. Başka bir 2014 derlemesinde D3 vitamininin kanserden ölüm riskini azaltabileceği sonucuna varılmış (5 yıl boyunca tedavi edilen 150 kişide bir ölüm daha az), ancak verilerin kalitesiyle ilgili endişeler belirtilmiştir. ⓘ
Beta-Karoten takviyesi yüksek riskli kişilerde akciğer kanseri oranlarını artırmaktadır. Folik asit takviyesi kolon kanserini önlemede etkili değildir ve kolon poliplerini artırabilir. Selenyum takviyesinin kanser riskini azalttığı gösterilmemiştir. ⓘ
Aşılama
Bazı kanserojen virüslerin bulaşmasını önleyen aşılar geliştirilmiştir. İnsan papilloma virüsü aşısı (Gardasil ve Cervarix) rahim ağzı kanseri gelişme riskini azaltır. Hepatit B aşısı, hepatit B virüsü ile enfeksiyonu önler ve böylece karaciğer kanseri riskini azaltır. Kaynakların elverdiği durumlarda insan papilloma virüsü ve hepatit B aşılarının uygulanması önerilmektedir. ⓘ
Tarama
Semptomlar ve tıbbi belirtiler tarafından başlatılan teşhis çabalarından farklı olarak, kanser taraması, kanser oluştuktan sonra, ancak herhangi bir fark edilebilir semptom ortaya çıkmadan önce tespit etme çabalarını içerir. Bu, fiziksel muayene, kan veya idrar testleri veya tıbbi görüntülemeyi içerebilir. ⓘ
Birçok kanser türü için kanser taraması mevcut değildir. Testler mevcut olsa bile, herkes için önerilmeyebilir. Evrensel tarama veya kitle taraması herkesin taranmasını içerir. Seçici tarama, aile öyküsü olan kişiler gibi daha yüksek risk altında olan kişileri tanımlar. Taramanın faydalarının risklerinden ve maliyetlerinden daha ağır basıp basmayacağını belirlemek için çeşitli faktörler göz önünde bulundurulur. Bu faktörler şunları içerir:
- Tarama testinin olası zararları: örneğin, röntgen görüntüleri potansiyel olarak zararlı iyonlaştırıcı radyasyona maruz kalmayı içerir
- Testin kanseri doğru bir şekilde tanımlama olasılığı
- Kanserin mevcut olma olasılığı: Tarama normalde nadir görülen kanserler için yararlı değildir.
- Takip prosedürlerinden kaynaklanan olası zararlar
- Uygun tedavinin mevcut olup olmadığı
- Erken teşhisin tedavi sonuçlarını iyileştirip iyileştirmediği
- Kanserin tedaviye ihtiyaç duyup duymayacağı
- Testin insanlar için kabul edilebilir olup olmadığı: Bir tarama testi çok külfetli ise (örneğin, aşırı derecede acı verici), insanlar katılmayı reddedecektir.
- Maliyet ⓘ
Tavsiyeler
ABD Önleyici Hizmetler Görev Gücü
ABD Önleyici Hizmetler Görev Gücü (USPSTF) çeşitli kanserler için tavsiyeler yayınlamaktadır:
- Cinsel olarak aktif olan ve rahim ağzı bulunan kadınlarda en az 65 yaşına kadar rahim ağzı kanseri taraması yapılmasını şiddetle tavsiye etmektedir.
- Amerikalılara 50 yaşından 75 yaşına kadar dışkıda gizli kan testi, sigmoidoskopi veya kolonoskopi yoluyla kolorektal kanser taraması yapılmasını önermektedir.
- Kanıtlar, 75 yaşın altındaki erkeklerde cilt kanseri, ağız kanseri, akciğer kanseri veya prostat kanseri taramasını önermek veya önermemek için yetersizdir.
- Mesane kanseri, testis kanseri, yumurtalık kanseri, pankreas kanseri veya prostat kanseri için rutin tarama önerilmemektedir.
- Meme kanseri taraması için 50-74 yaş arasında her iki yılda bir mamografi çekilmesini önerir, ancak kendi kendine meme muayenesi veya klinik meme muayenesi önermez. 2013 yılında yapılan bir Cochrane incelemesi, mamografi ile meme kanseri taramasının aşırı teşhis ve aşırı tedavi nedeniyle mortaliteyi azaltmada hiçbir etkisi olmadığı sonucuna varmıştır. ⓘ
Japonya
Yüksek insidans nedeniyle fotoflorografi kullanarak mide kanseri taraması yapar. ⓘ
Genetik testler
| Gene | Kanser türleri ⓘ |
|---|---|
| BRCA1, BRCA2 | Meme, yumurtalık, pankreas |
| HNPCC, MLH1, MSH2, MSH6, PMS1, PMS2 | Kolon, uterus, ince bağırsak, mide, idrar yolu |
Bazı kanserler açısından yüksek risk taşıyan bireyler için genetik test yapılması resmi olmayan gruplar tarafından önerilmektedir. Bu mutasyonların taşıyıcıları daha sonra risklerini azaltmak için gelişmiş gözetim, kemoprevensiyon veya önleyici cerrahiye tabi tutulabilir. ⓘ
Yönetim
Kanser için birçok tedavi seçeneği mevcuttur. Bunların başlıcaları cerrahi, kemoterapi, radyasyon tedavisi, hormonal tedavi, hedefe yönelik tedavi ve palyatif bakımdır. Hangi tedavilerin kullanılacağı kanserin türü, yeri ve derecesinin yanı sıra hastanın sağlığı ve tercihlerine de bağlıdır. Tedavi amacı küratif olabilir veya olmayabilir. ⓘ
Kemoterapi
Kemoterapi, kanserin standartlaştırılmış bir rejimin parçası olarak bir veya daha fazla sitotoksik anti-neoplastik ilaçla (kemoterapötik ajanlar) tedavi edilmesidir. Bu terim, alkilleyici ajanlar ve antimetabolitler gibi geniş kategorilere ayrılan çeşitli ilaçları kapsar. Geleneksel kemoterapötik ajanlar, çoğu kanser hücresinin kritik bir özelliği olan hızla bölünen hücreleri öldürerek etki gösterir. ⓘ
Kombine sitotoksik ilaçlar sağlamanın tek bir ilaçtan daha iyi olduğu, kombinasyon tedavisi olarak adlandırılan bir sürecin tümörde sağkalım ve yanıt istatistiklerinde ve hastalığın ilerlemesinde avantaj sağladığı bulunmuştur. Bir Cochrane incelemesi, metastaz yapmış meme kanserini tedavi etmek için kombine tedavinin daha etkili olduğu sonucuna varmıştır. Ancak, hem sağkalım hem de toksisite göz önünde bulundurulduğunda, kombinasyon kemoterapisinin daha iyi sağlık sonuçlarına yol açıp açmadığı genellikle kesin değildir. ⓘ
Hedefe yönelik tedavi, kanser ve normal hücreler arasındaki spesifik moleküler farklılıkları hedef alan bir kemoterapi şeklidir. İlk hedefe yönelik tedaviler östrojen reseptör molekülünü bloke ederek meme kanserinin büyümesini engellemiştir. Bir başka yaygın örnek de kronik miyelojenöz lösemi (KML) tedavisinde kullanılan Bcr-Abl inhibitörleri sınıfıdır. Şu anda, mesane kanseri, meme kanseri, kolorektal kanser, böbrek kanseri, lösemi, karaciğer kanseri, akciğer kanseri, lenfoma, pankreas kanseri, prostat kanseri, cilt kanseri ve tiroid kanseri gibi en yaygın kanser türlerinin yanı sıra diğer kanser türleri için de hedefe yönelik tedaviler mevcuttur. ⓘ
Kemoterapinin etkinliği kanserin türüne ve evresine bağlıdır. Ameliyatla birlikte kemoterapinin meme kanseri, kolorektal kanser, pankreas kanseri, osteojenik sarkom, testis kanseri, yumurtalık kanseri ve bazı akciğer kanserleri gibi kanser türlerinde yararlı olduğu kanıtlanmıştır. Kemoterapi bazı lösemiler gibi bazı kanserler için iyileştirici, bazı beyin tümörlerinde etkisiz ve çoğu melanom dışı cilt kanseri gibi diğerlerinde gereksizdir. Kemoterapinin etkinliği genellikle vücuttaki diğer dokulara olan toksisitesi ile sınırlıdır. Kemoterapi kalıcı bir tedavi sağlamasa bile, ağrı gibi semptomları azaltmak veya gelecekte ameliyatın mümkün olacağı umuduyla ameliyat edilemeyen bir tümörün boyutunu küçültmek için yararlı olabilir. ⓘ
Radyasyon
Radyasyon tedavisi, semptomları iyileştirmek ya da tedavi etmek amacıyla iyonlaştırıcı radyasyon kullanımını içerir. Kanserli dokunun DNA'sına zarar vererek onu öldürerek çalışır. Normal dokuları (tümörü tedavi etmek için radyasyonun geçmesi gereken cilt veya organlar gibi) korumak için, şekilli radyasyon ışınları, tümörde kesişmek üzere birden fazla maruz kalma açısından hedeflenir ve burada çevredeki sağlıklı dokuya göre çok daha büyük bir doz sağlar. Kemoterapide olduğu gibi, kanserlerin radyasyon tedavisine verdikleri yanıt da farklılık gösterir. ⓘ
Radyasyon tedavisi vakaların yaklaşık yarısında kullanılır. Radyasyon iç kaynaklardan (brakiterapi) ya da dış kaynaklardan alınabilir. Radyasyon genellikle cilt kanserlerini tedavi etmek için düşük enerjili X-ışınları iken, vücut içindeki kanserler için daha yüksek enerjili X-ışınları kullanılır. Radyasyon tipik olarak cerrahi ve/veya kemoterapiye ek olarak kullanılır. Erken baş ve boyun kanseri gibi belirli kanser türleri için tek başına kullanılabilir. Ağrılı kemik metastazı için hastaların yaklaşık %70'inde etkili olduğu bulunmuştur. ⓘ
Cerrahi tedavi
Cerrahi, çoğu izole, solid kanser için birincil tedavi yöntemidir ve palyasyonda ve sağkalımın uzatılmasında rol oynayabilir. Genellikle biyopsiler gerektiğinden, tipik olarak tümörlerin kesin tanı ve evrelemesinin önemli bir parçasıdır. Lokalize kanserde ameliyat tipik olarak tüm kitleyi ve bazı durumlarda bölgedeki lenf düğümlerini çıkarmaya çalışır. Bazı kanser türleri için bu, kanseri ortadan kaldırmak için yeterlidir. ⓘ
Palyatif bakım
Palyatif bakım, hastanın daha iyi hissetmesine yardımcı olmaya çalışan ve kanseri tedavi etme girişimiyle birleştirilebilen bir tedavidir. Palyatif bakım fiziksel, duygusal, ruhsal ve psiko-sosyal sıkıntıları azaltmaya yönelik eylemleri içerir. Kanser hücrelerini doğrudan öldürmeyi amaçlayan tedavinin aksine, palyatif bakımın birincil hedefi yaşam kalitesini artırmaktır. ⓘ
Kanser tedavisinin tüm aşamalarındaki insanlar genellikle bir tür palyatif bakım alırlar. Bazı durumlarda, tıbbi uzmanlık meslek kuruluşları, hastaların ve hekimlerin kansere yalnızca palyatif bakımla yanıt vermelerini önermektedir. Bu aşağıdaki hastalar için geçerlidir
- Düşük performans durumu gösteren, yani kendine bakma becerisi sınırlı olan
- önceki kanıta dayalı tedavilerden fayda görmemiş
- herhangi bir uygun klinik araştırmaya katılmaya uygun olmayanlar
- tedavinin etkili olacağına dair güçlü kanıtlar yoktur ⓘ
Palyatif bakım hospis ile karıştırılabilir ve bu nedenle yalnızca insanlar yaşamın sonuna yaklaştığında endike olabilir. Hospis bakımı gibi palyatif bakım da hastanın acil ihtiyaçlarıyla başa çıkmasına yardımcı olmaya ve konforunu artırmaya çalışır. Hospis bakımının aksine, palyatif bakım insanların kansere yönelik tedaviyi durdurmasını gerektirmez. ⓘ
Birçok ulusal tıbbi kılavuz, kanseri sıkıntı verici semptomlara yol açan veya hastalıklarıyla başa çıkmak için yardıma ihtiyaç duyan hastalar için erken palyatif bakım önermektedir. İlk kez metastatik hastalık teşhisi konulan hastalarda palyatif bakım hemen endike olabilir. Palyatif bakım, agresif tedavi uygulansa bile yaşam süresi 12 aydan az olan hastalar için endikedir. ⓘ
İmmünoterapi
İmmünoterapiyi kullanan, bağışıklık sistemini kanserle savaşması için uyaran veya yardımcı olan çeşitli tedaviler 1997'den beri kullanılmaya başlanmıştır. Yaklaşımlar arasında antikorlar, kontrol noktası tedavisi ve evlat edinme hücre transferi yer almaktadır. ⓘ
Lazer tedavisi
Lazer terapisi, tümörleri veya kanser öncesi büyümeleri küçülterek veya yok ederek kanseri tedavi etmek için yüksek yoğunluklu ışık kullanır. Lazerler en yaygın olarak vücut yüzeyinde veya iç organların astarında bulunan yüzeysel kanserleri tedavi etmek için kullanılır. Bazal hücreli cilt kanserini ve servikal, penis, vajinal, vulvar ve küçük hücreli olmayan akciğer kanseri gibi diğerlerinin çok erken aşamalarını tedavi etmek için kullanılır. Genellikle cerrahi, kemoterapi veya radyasyon tedavisi gibi diğer tedavilerle birleştirilir. Lazerle indüklenen interstisyel termoterapi (LITT) veya interstisyel lazer fotokoagülasyon, kanser hücrelerine zarar vererek veya öldürerek tümörleri küçültmek için ısı kullanan hipertermi kullanarak bazı kanserleri tedavi etmek için lazerler kullanır. Lazer cerrahiden daha hassastır ve daha az hasara, ağrıya, kanamaya, şişmeye ve yara izine neden olur. Dezavantajı ise cerrahların özel eğitim almış olması gerekliliğidir. Diğer tedavilerden daha pahalı olabilir. ⓘ
Alternatif tıp
Tamamlayıcı ve alternatif kanser tedavileri, geleneksel tıbbın bir parçası olmayan çeşitli terapiler, uygulamalar ve ürünler grubudur. "Tamamlayıcı tıp" geleneksel tıpla birlikte kullanılan yöntem ve maddeleri ifade ederken, "alternatif tıp" geleneksel tıp yerine kullanılan bileşikleri ifade eder. Kansere yönelik tamamlayıcı ve alternatif ilaçların çoğu klinik deneyler gibi geleneksel teknikler kullanılarak incelenmemiş veya test edilmemiştir. Bazı alternatif tedaviler araştırılmış ve etkisiz oldukları gösterilmiştir, ancak yine de pazarlanmaya ve tanıtılmaya devam etmektedir. Kanser araştırmacısı Andrew J. Vickers, "'Kanıtlanmamış' etiketi bu tür tedaviler için uygun değildir; birçok alternatif kanser tedavisinin 'kanıtlanmadığını' iddia etmenin zamanı gelmiştir" demiştir. ⓘ
Prognoz

Sağkalım oranları kanser türüne ve teşhis edildiği evreye göre değişmekte olup, çoğunluk sağkalımdan teşhisten beş yıl sonra tamamen ölüme kadar değişmektedir. Bir kanser metastaz yaptığında, prognoz normalde çok daha kötü hale gelir. İnvaziv kanser tedavisi gören hastaların yaklaşık yarısı (karsinoma in situ ve melanom dışı cilt kanserleri hariç) bu kanser veya tedavisi nedeniyle ölmektedir. Kanser ölümlerinin büyük çoğunluğu birincil tümörün metastazlarından kaynaklanmaktadır. ⓘ
Gelişmekte olan ülkelerde sağkalım daha kötüdür, bunun nedeni kısmen bu ülkelerde en sık görülen kanser türlerinin tedavisinin gelişmiş ülkelere kıyasla daha zor olmasıdır. ⓘ
Kanserden kurtulanlar, hiç teşhis konulmayanların yaklaşık iki katı oranında ikinci bir birincil kansere yakalanmaktadır. Artan riskin, herhangi bir kansere yakalanma şansının tesadüfi olması, ilk kanserden kurtulma olasılığı, ilk kanseri ortaya çıkaran aynı risk faktörleri, ilk kanserin tedavisinin istenmeyen yan etkileri (özellikle radyasyon tedavisi) ve taramaya daha iyi uyumdan kaynaklandığı düşünülmektedir. ⓘ
Kısa veya uzun vadeli sağkalımın tahmin edilmesi birçok faktöre bağlıdır. En önemlileri kanser türü ile hastanın yaşı ve genel sağlık durumudur. Diğer sağlık sorunları olan zayıf kişiler, sağlıklı kişilere göre daha düşük sağkalım oranlarına sahiptir. Tedavi başarılı olsa bile asırlık kişilerin beş yıl hayatta kalma olasılığı düşüktür. Daha yüksek yaşam kalitesi bildiren kişiler daha uzun süre hayatta kalma eğilimindedir. Yaşam kalitesi düşük olan kişiler depresyon ve diğer komplikasyonlardan ve/veya yaşam kalitesini ve miktarını bozan hastalık ilerlemesinden etkilenebilir. Buna ek olarak, prognozu daha kötü olan hastalar depresyonda olabilir veya durumlarının ölümcül olma ihtimalini algıladıkları için daha düşük yaşam kalitesi bildirebilirler. ⓘ
Kanserli kişilerin damarlarında hayatı tehdit edebilecek kan pıhtılaşması riski artmıştır. Heparin gibi kan sulandırıcı ilaçların kullanımı kan pıhtılaşması riskini azaltır ancak kanserli kişilerde sağkalımı artırdığı gösterilmemiştir. Kan sulandırıcı ilaç kullanan kişilerde kanama riski de artmaktadır. ⓘ
Son derece nadir olmakla birlikte, bazı kanser türleri, ileri bir aşamada bile olsa, kendiliğinden iyileşebilir. Bu olgu spontan remisyon olarak bilinir. ⓘ
Epidemiyoloji
Tahminlere göre 2018 yılında dünya genelinde 18,1 milyon yeni kanser vakası ve 9,6 milyon ölüm gerçekleşmiştir. Erkeklerin yaklaşık %20'si ve kadınların %17'si bir noktada kansere yakalanırken, erkeklerin %13'ü ve kadınların %9'u kanserden ölecektir. ⓘ
2008 yılında yaklaşık 12,7 milyon kansere tanı konmuş (melanom dışı deri kanserleri ve diğer invaziv olmayan kanserler hariç) ve 2010 yılında yaklaşık 7,98 milyon kişi hayatını kaybetmiştir. Kanserler ölümlerin yaklaşık %16'sını oluşturmaktadır. En sık görülen kanser türleri akciğer kanseri (1,76 milyon ölüm), kolorektal kanser (860.000), mide kanseri (780.000), karaciğer kanseri (780.000) ve meme kanseridir (620.000). Bu, invaziv kanseri gelişmiş dünyada önde gelen, gelişmekte olan dünyada ise ikinci önde gelen ölüm nedeni haline getirmektedir. Vakaların yarısından fazlası gelişmekte olan ülkelerde meydana gelmektedir. ⓘ
Kanserden ölümler 1990 yılında 5.8 milyondu. Gelişmekte olan ülkelerde yaşam süresinin uzaması ve yaşam tarzındaki değişiklikler nedeniyle ölümler artmaktadır. Kanser gelişimi için en önemli risk faktörü yaştır. Kanserin her yaşta ortaya çıkması mümkün olmakla birlikte, invaziv kansere yakalanan hastaların çoğu 65 yaşın üzerindedir. Kanser araştırmacısı Robert A. Weinberg'e göre, "Eğer yeterince uzun yaşasaydık, er ya da geç hepimiz kansere yakalanırdık." Yaşlanma ve kanser arasındaki ilişkinin bir kısmı immünosenesans, yaşam boyu DNA'da biriken hatalar ve endokrin sistemdeki yaşa bağlı değişikliklere bağlanmaktadır. Yaşlanmanın kanser üzerindeki etkisi, DNA hasarı ve enflamasyon gibi kanseri teşvik eden ve vasküler yaşlanma ve endokrin değişiklikler gibi kanseri engelleyen faktörler nedeniyle karmaşıklaşmaktadır. ⓘ
Yavaş büyüyen bazı kanserler özellikle yaygındır, ancak genellikle ölümcül değildir. Avrupa ve Asya'da yapılan otopsi çalışmaları, insanların %36'sının ölümleri sırasında teşhis edilmemiş ve görünüşte zararsız tiroid kanserine sahip olduğunu ve erkeklerin %80'inde 80 yaşına kadar prostat kanseri geliştiğini göstermiştir. Bu kanserler hastanın ölümüne neden olmadığından, bunların tespit edilmesi yararlı tıbbi bakımdan ziyade aşırı teşhis anlamına gelecektir. ⓘ
En yaygın üç çocukluk kanseri lösemi (%34), beyin tümörü (%23) ve lenfomadır (%12). Amerika Birleşik Devletleri'nde kanser 285 çocuktan yaklaşık 1'ini etkilemektedir. Çocukluk çağı kanser oranları Amerika Birleşik Devletleri'nde 1975 ile 2002 yılları arasında yılda %0,6 oranında, Avrupa'da ise 1978 ile 1997 yılları arasında yılda %1,1 oranında artmıştır. Amerika Birleşik Devletleri'nde 1975 ile 2010 yılları arasında çocukluk çağı kanserinden ölümler yarı yarıya azalmıştır. ⓘ
Tarihçe

Kanser tüm insanlık tarihi boyunca var olmuştur. Kanserle ilgili en eski yazılı kayıt MÖ 1600'lerde Mısır Edwin Smith Papirüsü'nde yer almaktadır ve meme kanserini tanımlamaktadır. Hipokrat (yaklaşık M.Ö. 460 - yaklaşık M.Ö. 370) çeşitli kanser türlerini tanımlamış ve bunlardan Yunanca καρκίνος karkinos (yengeç veya kerevit) kelimesiyle bahsetmiştir. Bu isim, katı kötü huylu bir tümörün kesik yüzeyinin "yengeç hayvanının ayakları gibi her tarafa uzanan damarlar" görünümünden gelmektedir. Galen, "meme kanserinin, tümörün yanal uzantılarının ve bitişik şişmiş damarların verdiği yengece benzerlikten dolayı bu şekilde adlandırıldığını" belirtmiştir. Celsus (MÖ 25 - MS 50) karkinos kelimesini Latince yengeç anlamına gelen cancer kelimesine çevirmiş ve tedavi olarak ameliyatı önermiştir. Galen (MS 2. yüzyıl) ameliyat kullanımına karşı çıkmış ve bunun yerine müshil ilaçları önermiştir. Bu tavsiyeler 1000 yıl boyunca büyük ölçüde geçerliliğini korumuştur. ⓘ
15., 16. ve 17. yüzyıllarda doktorların ölüm nedenini keşfetmek için cesetleri parçalara ayırması kabul edilebilir hale geldi. Alman profesör Wilhelm Fabry, meme kanserinin meme kanalındaki bir süt pıhtısından kaynaklandığına inanıyordu. Descartes'ın takipçisi olan Hollandalı profesör Francois de la Boe Sylvius, tüm hastalıkların kimyasal süreçlerin sonucu olduğuna ve asidik lenf sıvısının kansere neden olduğuna inanıyordu. Çağdaşı Nicolaes Tulp ise kanserin yavaşça yayılan bir zehir olduğuna inanıyor ve bulaşıcı olduğu sonucuna varıyordu. ⓘ
Doktor John Hill 1761 yılında tütün enfiyesini burun kanserinin nedeni olarak tanımlamıştır. Bunu 1775'te İngiliz cerrah Percivall Pott'un baca temizleyicileri arasında skrotum kanseri olan baca temizleyicisi karsinomunun yaygın bir hastalık olduğunu bildirmesi izledi. Mikroskobun 18. yüzyılda yaygın olarak kullanılmasıyla birlikte, 'kanser zehrinin' birincil tümörden lenf düğümleri yoluyla diğer bölgelere yayıldığı ("metastaz") keşfedildi. Hastalığa ilişkin bu görüş ilk kez 1871-1874 yılları arasında İngiliz cerrah Campbell De Morgan tarafından formüle edilmiştir. ⓘ
Toplum ve kültür
Birçok hastalık (kalp yetmezliği gibi) çoğu kanser vakasından daha kötü bir prognoza sahip olsa da, kanser yaygın korku ve tabuların konusudur. Ölümle sonuçlanan kanserleri tanımlamak için kullanılan "uzun bir hastalık" örtmecesi, ölüm ilanlarında hastalığı açıkça adlandırmak yerine hala yaygın olarak kullanılmakta ve bu da belirgin bir damgalamayı yansıtmaktadır. Kanser aynı zamanda "C-kelimesiyle" de ifade edilmektedir; Macmillan Cancer Support bu terimi hastalıkla ilgili korkuyu azaltmak için kullanmaktadır. Nijerya'da kanser için kullanılan yerel bir isim İngilizceye "tedavi edilemeyen hastalık" olarak çevrilmektedir. Kanserin mutlaka zor ve genellikle ölümcül bir hastalık olduğuna dair bu derin inanç, toplumun kanser istatistiklerini derlemek için seçtiği sistemlere de yansımaktadır: en yaygın kanser türü olan melanom dışı cilt kanserleri, dünya çapındaki kanser vakalarının yaklaşık üçte birini oluşturmaktadır, ancak çok az sayıda ölüm gerçekleşmektedir; özellikle kanser istatistiklerinin dışında tutulmaktadır, çünkü bunlar kolayca tedavi edilebilmekte ve neredeyse her zaman, genellikle tek, kısa, ayakta tedavi prosedürüyle iyileştirilmektedir. ⓘ
Kanser hastaları için Batılı hasta hakları anlayışı, tıbbi durumun kişiye tam olarak açıklanması görevini ve kişinin kendi değerlerine saygı gösterecek şekilde ortak karar alma sürecine katılma hakkını içerir. Diğer kültürlerde, başka haklar ve değerler tercih edilmektedir. Örneğin, çoğu Afrika kültürü bireysellikten ziyade bütün ailelere değer verir. Afrika'nın bazı bölgelerinde teşhis genellikle o kadar geç konulur ki tedavi mümkün olmaz ve tedavi mümkün olsa bile aileyi hızla iflas ettirir. Bu faktörlerin bir sonucu olarak, Afrikalı sağlık hizmeti sağlayıcıları, tanının açıklanıp açıklanmayacağına, ne zaman ve nasıl açıklanacağına aile üyelerinin karar vermesine izin verme eğilimindedir ve bunu, kişi ilgi gösterdikçe ve kötü haberlerle başa çıkma yeteneği gösterdikçe yavaş ve dolambaçlı bir şekilde yapma eğilimindedirler. Asya ve Güney Amerika ülkelerinden insanlar da, Amerika Birleşik Devletleri ve Batı Avrupa'da idealize edilenden daha yavaş, daha az samimi bir açıklama yaklaşımını tercih etme eğilimindedir ve bazen kanser teşhisinin söylenmemesinin tercih edileceğine inanmaktadırlar. Genel olarak, teşhisin açıklanması 20. yüzyılda olduğundan daha yaygındır, ancak prognozun tam olarak açıklanması dünya çapında birçok hastaya sunulmamaktadır. ⓘ
Amerika Birleşik Devletleri'nde ve diğer bazı kültürlerde kanser, "sivil ayaklanmayı" sona erdirmek için "savaşılması" gereken bir hastalık olarak görülmektedir; ABD'de Kansere Karşı Savaş ilan edilmiştir. Askeri metaforlar, kanserin insan üzerindeki etkilerinin tanımlanmasında özellikle yaygındır ve hem hastanın sağlık durumunu hem de gecikmek, görmezden gelmek ya da tamamen başkalarına güvenmek yerine kendisinin acil ve kararlı adımlar atması gerektiğini vurgular. Askeri metaforlar da radikal, yıkıcı tedavilerin rasyonelleştirilmesine yardımcı olmaktadır. ⓘ
1970'lerde ABD'de nispeten popüler bir alternatif kanser tedavisi, kanserin kötü bir tutumdan kaynaklandığı fikrine dayanan özel bir konuşma terapisi biçimiydi. "Kanser kişiliğine" sahip -depresif, bastırılmış, kendinden nefret eden ve duygularını ifade etmekten korkan- kişilerin bilinçaltı arzuları yoluyla kanseri ortaya çıkardıklarına inanılıyordu. Bazı psikoterapistler, hastanın hayata bakış açısını değiştirmeye yönelik tedavinin kanseri iyileştireceğini söylüyordu. Bu inanç, diğer etkilerinin yanı sıra, toplumun kurbanı kansere neden olduğu ("isteyerek") ya da tedavisini engellediği (yeterince mutlu, korkusuz ve sevgi dolu bir insan haline gelmediği) için suçlamasına izin verdi. Ayrıca, doğal üzüntü, öfke veya korku duygularının yaşamlarını kısalttığına yanlış bir şekilde inandıkları için hastaların kaygılarını da arttırmıştır. Bu fikir, 1978 yılında meme kanseri tedavisi görürken Illness as Metaphor adlı kitabını yayınlayan Susan Sontag tarafından alaya alındı. Orijinal fikir artık genel olarak saçmalık olarak kabul edilse de, bu fikir, kasıtlı olarak olumlu düşünme alışkanlığı geliştirmenin hayatta kalmayı artıracağına dair yaygın ancak yanlış bir inançla kısmen azaltılmış bir biçimde devam etmektedir. Bu düşünce özellikle meme kanseri kültüründe güçlüdür. ⓘ
Adil dünya hipotezi olarak adlandırılan ve kanserli kişilerin neden suçlandığı ya da damgalandığına ilişkin bir görüşe göre, kanseri hastanın eylemleri ya da tutumları nedeniyle suçlamak, suçlayanların kontrol hissini yeniden kazanmalarını sağlar. Bu, suçlayanların dünyanın temelde adil olduğuna ve bu nedenle kanser gibi tehlikeli hastalıkların kötü seçimler için bir tür ceza olması gerektiğine, çünkü adil bir dünyada iyi insanların başına kötü şeyler gelmeyeceğine dair inançlarına dayanmaktadır. ⓘ
Ekonomik etki
ABD'de kanser için yapılan toplam sağlık harcamalarının 2015 yılında 80,2 milyar dolar olduğu tahmin edilmektedir. Kanserle ilgili sağlık harcamaları son yıllarda mutlak olarak artmış olsa da, sağlık harcamalarının kanser tedavisine ayrılan payı 1960'lar ile 2004 yılları arasında %5'e yakın kalmıştır. Benzer bir durum, tüm sağlık harcamalarının yaklaşık %6'sının kanser tedavisine harcandığı Avrupa'da da gözlemlenmiştir. Sağlık harcamaları ve mali toksisiteye ek olarak kanser, hastalık günleri, kalıcı iş göremezlik ve sakatlık nedeniyle verimlilik kayıpları ve çalışma çağında erken ölüm şeklinde dolaylı maliyetlere neden olmaktadır. Kanser aynı zamanda kayıt dışı bakım maliyetlerine de neden olmaktadır. Dolaylı maliyetler ve kayıt dışı bakım maliyetlerinin genellikle kanserin sağlık bakım maliyetlerini aştığı veya eşit olduğu tahmin edilmektedir. ⓘ
İşyeri
Amerika Birleşik Devletleri'nde kanser, Eşit İstihdam Fırsatı Komisyonu (EEOC) tarafından, esas olarak kanserin çalışanlar üzerinde ayrımcı etkilere sahip olma potansiyeli nedeniyle korunan bir durum olarak dahil edilmiştir. Bir işveren, kanser hastası bir kişinin bir işi düzgün bir şekilde yapamayacağına dair yanlış bir inanca sahipse ve diğer çalışanlardan daha fazla hastalık izni isteyebilirse, işyerinde ayrımcılık meydana gelebilir. İşverenler ayrıca, eğer varsa, kanser engelleri hakkındaki yanlış kanılara dayanarak işe alma veya işten çıkarma kararları verebilirler. EEOC, işverenler için mülakat kılavuzlarının yanı sıra kanserli çalışanları değerlendirmek ve onlara uyum sağlamak için olası çözümlerin listesini de sunmaktadır. ⓘ
Araştırma

Kanser bir hastalık sınıfı olduğundan, tüm bulaşıcı hastalıklar için tek bir tedavi bulunamayacağı gibi, kanser için de tek bir "tedavi" bulunması olası değildir. Anjiyogenez inhibitörlerinin bir zamanlar yanlış bir şekilde birçok kanser türüne uygulanabilen "sihirli bir değnek" tedavisi potansiyeline sahip olduğu düşünülmüştür. Anjiyogenez inhibitörleri ve diğer kanser terapötikleri, kanser morbidite ve mortalitesini azaltmak için kombinasyon halinde kullanılmaktadır. ⓘ
Deneysel kanser tedavileri, önerilen tedaviyi mevcut en iyi tedaviyle karşılaştırmak için klinik çalışmalarda incelenmektedir. Bir kanser türünde başarılı olan tedaviler diğer türlere karşı test edilebilir. Bireysel biyolojilerine dayalı olarak doğru tedavileri doğru hastalara daha iyi hedeflemek için teşhis testleri geliştirilmektedir. ⓘ
Kanser araştırmaları aşağıdaki konulara odaklanmaktadır:
- Kansere dönüşecek hücrelerde genetik değişikliklere neden olan veya bunları kolaylaştıran ajanlar (örn. virüsler) ve olaylar (örn. mutasyonlar).
- Genetik hasarın kesin doğası ve bundan etkilenen genler.
- Bu genetik değişikliklerin, hem bir kanser hücresinin tanımlayıcı özelliklerini oluşturmada hem de kanserin daha da ilerlemesine yol açan ek genetik olayları kolaylaştırmada hücrenin biyolojisi üzerindeki sonuçları. ⓘ
Kanser araştırmaları sayesinde moleküler biyoloji ve hücresel biyolojinin daha iyi anlaşılması, ABD Başkanı Richard Nixon'ın 1971'de "Kansere Karşı Savaş" ilan etmesinden bu yana kanser için yeni tedavilere yol açmıştır. O zamandan bu yana ülke, kamu ve özel sektör kaynakları da dahil olmak üzere kanser araştırmalarına 200 milyar doların üzerinde harcama yapmıştır. Kanserden ölüm oranı (nüfusun büyüklüğü ve yaşına göre ayarlanarak) 1950 ile 2005 yılları arasında yüzde beş oranında azalmıştır. ⓘ
Mali kaynaklar için rekabetin, temel keşifler yapmak için gereken yaratıcılık, işbirliği, risk alma ve özgün düşünceyi bastırdığı, daha riskli, daha yenilikçi araştırmalar yerine küçük aşamalı ilerlemelere yönelik düşük riskli araştırmaları haksız yere tercih ettiği görülmektedir. Rekabetin diğer sonuçları, sonuçları tekrarlanamayan dramatik iddialara sahip birçok çalışma ve hibe alan kurumları kendi fakülte ve tesislerine yeterli yatırım yapmadan büyümeye teşvik eden sapkın teşvikler gibi görünmektedir. ⓘ
Dönüştürülmüş virüslerin kullanıldığı viroterapi üzerinde çalışılmaktadır. ⓘ
COVID-19 salgınının ardından, kanser araştırmaları ve tedavisinin yavaşladığına dair bir endişe ortaya çıkmıştır. ⓘ
Hamilelik
Kanser yaklaşık olarak her 1.000 hamile kadından 1'ini etkilemektedir. Hamilelik sırasında en sık görülen kanserler, doğurganlık çağındaki hamile olmayan kadınlarda en sık görülen kanserlerle aynıdır: meme kanseri, rahim ağzı kanseri, lösemi, lenfoma, melanom, yumurtalık kanseri ve kolorektal kanser. ⓘ
Hamile bir kadında yeni bir kanseri teşhis etmek zordur, çünkü herhangi bir semptomun genellikle hamilelikle ilişkili normal bir rahatsızlık olduğu varsayılır. Sonuç olarak, kanser tipik olarak ortalamadan biraz daha geç bir aşamada keşfedilir. MRI (manyetik rezonans görüntüleme), CT taramaları, ultrasonlar ve fetal korumalı mamogramlar gibi bazı görüntüleme prosedürleri hamilelik sırasında güvenli kabul edilir; PET taramaları gibi bazıları ise güvenli değildir. ⓘ
Tedavi genellikle hamile olmayan kadınlarla aynıdır. Bununla birlikte, özellikle fetal doz 100 cGy'yi aşabiliyorsa, radyasyon ve radyoaktif ilaçlardan normalde hamilelik sırasında kaçınılır. Bazı durumlarda, kanser gebeliğin geç dönemlerinde teşhis edilirse tedavilerin bir kısmı veya tamamı doğum sonrasına ertelenir. Erken doğumlar genellikle tedavinin başlangıcını öne çekmek için kullanılır. Cerrahi genellikle güvenlidir, ancak ilk üç aylık dönemdeki pelvik ameliyatlar düşüğe neden olabilir. Bazı tedaviler, özellikle de ilk üç aylık dönemde verilen bazı kemoterapi ilaçları, doğum kusurları ve gebelik kaybı (spontan düşükler ve ölü doğumlar) riskini artırır. ⓘ
Elektif düşükler gerekli değildir ve en yaygın kanser türleri ve evreleri için annenin hayatta kalma şansını artırmaz. İlerlemiş rahim kanseri gibi birkaç durumda gebelik devam ettirilemez ve diğerlerinde hasta agresif kemoterapiye başlayabilmek için gebeliğini sonlandırabilir. ⓘ
Bazı tedaviler annenin vajinal doğum yapmasını veya emzirmesini engelleyebilir. Rahim ağzı kanseri sezaryen ile doğum gerektirebilir. Memeye radyasyon verilmesi, o memenin süt üretme kabiliyetini azaltır ve mastit riskini artırır. Ayrıca, doğumdan sonra kemoterapi verildiğinde, ilaçların çoğu anne sütüne geçer ve bu da bebeğe zarar verebilir. ⓘ
Diğer hayvanlar

Özellikle kedi ve köpekler üzerinde yoğunlaşan veteriner onkolojisi, zengin ülkelerde büyüyen bir uzmanlık alanıdır ve cerrahi ve radyoterapi gibi başlıca insan tedavi biçimleri sunulabilir. En yaygın kanser türleri farklıdır, ancak kanser yükü evcil hayvanlarda da en az insanlardaki kadar yüksek görünmektedir. Hayvanlar, tipik olarak kemirgenler, kanser araştırmalarında sıklıkla kullanılmaktadır ve daha büyük hayvanlarda doğal kanserler üzerine yapılan çalışmalar insan kanseri araştırmalarına fayda sağlayabilir. ⓘ
Yabani hayvanlar arasında kansere ilişkin veriler hala sınırlıdır. Bununla birlikte, 2022 yılında yayınlanan ve 191 tür, 110.148 bireye ait (evcilleştirilmemiş) hayvanat bahçesi memelilerinde kanser riskini araştıran bir çalışma, kanserin memelilerde her yerde görülen bir hastalık olduğunu ve memeli filogenisi boyunca herhangi bir yerde ortaya çıkabileceğini göstermiştir. Bu araştırma aynı zamanda kanser riskinin memeliler arasında eşit bir şekilde dağılmadığını da vurgulamıştır. Örneğin, Carnivora takımındaki türler kanserden etkilenmeye özellikle yatkınken (örneğin bulutlu leoparlar, yarasa kulaklı tilkiler ve kızıl kurtların %25'inden fazlası kanserden ölmektedir), toynaklılar (özellikle çift parmaklı toynaklılar) sürekli olarak düşük kanser riskiyle karşı karşıya görünmektedir. ⓘ
İnsan olmayanlarda, kanserin hayvanlar arasında tümör hücrelerinin kendilerinin bulaşması yoluyla yayıldığı birkaç tür bulaşıcı kanser de tanımlanmıştır. Bu olgu Sticker sarkomu (köpeklerde bulaşıcı zührevi tümör olarak da bilinir) olan köpeklerde ve şeytan yüz tümörü hastalığı (DFTD) olan Tazmanya şeytanlarında görülür. ⓘ
İyi huylu ve kötü huylu tümörler
İyi huylu (benign) tümörler kanser değildir. Komşu bölgelere yayılmazlar. Sınırları belirgindir. Komşu dokuları eritmezler. Bu hücreler, onkogen yani farklılaşmışlardır (mutasyon)ancak yine de orijinlerini tahmin etmek mümkündür. Tamamen çıkartıldığı zaman genellikle tekrarlamazlar. Hiperplazi, kist, psödokist, hamartom iyi huylu tümörlerdir. ⓘ
Kötü huylu (malign) tümörler ise kanser olarak adlandırılır. Komşu organ ve dokulara yayılırlar, kemik doku ile karşılaştıklarında onu dahi eritirler (rezorbsiyon). Sınırları belirsizdir. Malign tümörü oluşturan hücreler o kadar farklılaşmışlardır ki orijinlerinin ne olduğunu söylemek imkânsızdır. Lenf ve kan yoluyla uzak organlara da yayılırlar. ⓘ
Gizli kanser
Gizli kanser olgusu genellikle otopsilerde saptanan bir bulguyu niteler. Buna göre hastada bir makroskopik ve mikroskopik olarak bir kanser odağı belirlenir. Ancak tümör hücrelerinin oluşturduğu küçük kanser kolonisinin çevre dokulara invazyonu ve uzak organlara metastazı yoktur. Örneğin otopsilerde 60 yaşın üzerindeki erkeklerin yaklaşık %35’inde, 90 yaşın üzerindekilerin %80’inde gizli prostat kanseri bulunur. Benzer bulgulara metastazlarda da rastlanabilmektedir. Özellikle meme kanseri hastalarının başarılı tedavilerini izleyen 10-20 yıl sonrasında birkaç kanser hücresinin oluşturduğu metastatik koloni büyümeye başlayabilir. ⓘ
Kanserlerde ölüm nedenleri
Kanserin kendisi öldürücü değildir; hastalıkların çoğunda olduğu gibi, kanser ölümleri de bu süreçte ortaya çıkan komplikasyonlara bağlıdır:
- Enfeksiyon: Kanserli hastalardaki enfeksiyonların en önemli nedeni onkoterapiyle oluşturulan kemik iliğinin baskılanması ve nötropenidir. Ayrıca canlı etkenlerin önünü kesen doğal engellerin bozulması, hücresel ve sıvısal bağışıklık sistemlerinin sarsılması, kemotaksis ve fagositozun gerçekleşememesi gibi olumsuzluklar enfeksiyon hastalığı riskini arttırır. Sağlıklı insanlarda hiçbir etkinliği olmayan saprofit nitelikte bir canlı etken kanserli hastalarda sepsislere yol açabilmektedir.
- Kanamalar: Özellikle akut lösemilerdeki ölümlerin önemli bir nedenidir.
- Kaşeksi: Proteinden yoksun beslenme, elektrolit yetersizliği, vb sonuçlar kalp, böbrek ve solunum sistemi yetmezliklerine yol açar.
- Tümör lizisi sendromu: Kemoterapi ve radyoterapiye çok duyarlı olan kanserlerdeki kitlesel tümör yıkımı sonrasında ortaya çıkan yoğun potasyumun neden olduğu kardiyak aritmiler ve yoğun fosfor nedeniyle beliren renal yetmezlikler ölüme yol açabilmektedir. ⓘ