Karsinom
| Karsinom ⓘ | |
|---|---|
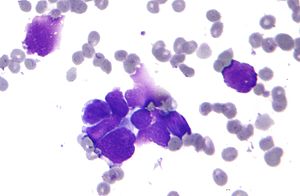 | |
| Bir karsinom türü olan akciğer primer küçük hücreli karsinomunun mikrografı. Kümelenmiş kanserli hücreler esas olarak çekirdekten (mor) oluşur; sadece az miktarda sitoplazma kenarına sahiptirler. Çevredeki soluk boyanan, diskoid hücreler kırmızı kan hücreleridir. Sitopatoloji örneği. Saha boyası. | |
| Uzmanlık alanı | Onkoloji |
Karsinom, epitel hücrelerinden gelişen bir malignitedir. Spesifik olarak karsinom, vücudun iç veya dış yüzeylerini kaplayan bir dokuda başlayan ve embriyogenez sırasında endodermal, mezodermal veya ektodermal germ tabakasından kaynaklanan hücrelerden ortaya çıkan bir kanserdir. ⓘ
Karsinomlar, bir hücrenin DNA'sı hasar gördüğünde veya değiştiğinde ve hücre kontrolsüz bir şekilde büyümeye ve kötü huylu hale gelmeye başladığında ortaya çıkar. Yunanca: καρκίνωμα, romanize: karkinoma, lit. 'yara, ülser, kanser' (kendisi yengeç anlamına gelen karkinos'tan türetilmiştir). ⓘ
Karsinom veya karsinoma, tıpta, epitel veya bezsel dokularda oluşan herhangi bir kanser, habis tümöral kütleye verilen isimdir. Tanıma göre karsinomlar etraftaki doku ve organları işgal eder ve lenf düğümlerine ve distal (merkezden uzak) noktalara yayılabilir (metastaz). ⓘ
Sınıflandırma
2004 yılı itibariyle, basit ve kapsamlı bir sınıflandırma sistemi geliştirilmemiş ve bilim camiasında kabul görmemiştir. Bununla birlikte, geleneksel olarak, maligniteler genellikle aşağıdakiler de dahil olmak üzere bir dizi kriter kombinasyonu kullanılarak çeşitli tiplerde sınıflandırılmıştır: Başladıkları hücre tipi; özellikle:
- Epitel hücreleri ⇨ karsinom
- Hematopoetik olmayan mezenkimal hücreler ⇨ sarkom
- Hematopoetik hücreler
- Germ hücreleri ⇨ germinoma ⓘ
Rol oynayan diğer kriterler şunlardır:
- Kötü huylu hücrelerin normal, dönüşmemiş muadillerine benzeme derecesi
- Yerel doku ve stromal mimarinin görünümü
- Tümörlerin ortaya çıktığı anatomik konum
- Genetik, epigenetik ve moleküler özellikler ⓘ
Histolojik tipler
- Adenokarsinom
- (adeno = gland) Mikroskobik glandüler ilişkili doku sitolojisi, doku mimarisi ve/veya glandüler ilişkili moleküler ürünler, örneğin müsin, içeren bir karsinomu ifade eder.
- Skuamöz hücreli karsinom
- Skuamöz farklılaşmayı gösteren gözlemlenebilir özelliklere ve karakteristiklere (hücreler arası köprüler, keratinizasyon, skuamöz inciler) sahip bir karsinomu ifade eder.
- Adenoskuamöz karsinom
- Hem adenokarsinom hem de skuamöz hücreli karsinom içeren ve bu hücre tiplerinin her birinin tümör hacminin en az %10'unu oluşturduğu karma tümörü ifade eder.
- Anaplastik karsinom
- Daha spesifik olarak farklılaşmış neoplazmlardan herhangi birinin belirgin histolojik veya sitolojik kanıtlarından yoksun hücreler içeren heterojen bir yüksek dereceli karsinom grubunu ifade eder. Bu tümörler anaplastik veya farklılaşmamış karsinomlar olarak adlandırılır.
- Büyük hücreli karsinom
- Bol sitoplazmalı, büyük, monoton yuvarlak veya açık poligonal şekilli hücrelerden oluşur.
- Küçük hücreli karsinom
- Hücreler genellikle yuvarlaktır ve istirahat halindeki bir lenfositin çapının yaklaşık 3 katından daha azdır ve çok az belirgin sitoplazmaya sahiptir. Nadiren, küçük hücreli maligniteler hafif poligonal ve/veya iğ şeklindeki hücrelerden oluşan önemli bileşenlere sahip olabilir. ⓘ
Anaplastik, farklılaşmamış karsinomun çok sayıda nadir alt tipi vardır. En iyi bilinenlerden bazıları yalancı sarkomatöz bileşenler içeren lezyonlardır: iğsi hücreli karsinom (bağ dokusu kanserlerine benzeyen uzun hücreler içerir), dev hücreli karsinom (büyük, tuhaf, çok çekirdekli hücreler içerir) ve sarkomatoid karsinom (iğsi ve dev hücreli karsinom karışımları). Pleomorfik karsinom iğsi hücreli ve/veya dev hücreli bileşenlerin yanı sıra en az %10 oranında daha yüksek derecede farklılaşmış tiplerin (yani adenokarsinom ve/veya skuamöz hücreli karsinom) karakteristik hücrelerini içerir. Çok nadiren, tümörler karsinosarkom ve pulmoner blastom dahil olmak üzere hem karsinom hem de gerçek sarkoma benzeyen bireysel bileşenler içerebilir. Sigara içme öyküsü büyük hücreli karsinomun en yaygın nedenidir. ⓘ
Primer bölgesi bilinmeyen karsinom
Karsinom terimi aynı zamanda kökeni veya gelişimsel soyu bilinmeyen (bkz. birincil kökeni bilinmeyen kanser; CUP), ancak epitelyal hücrelere özgü belirli moleküler, hücresel ve histolojik özelliklere sahip dönüştürülmüş hücrelerden oluşan kötü huylu tümörleri de kapsar hale gelmiştir. Bu, bir veya daha fazla sitokeratin veya diğer ara filament formlarının, hücreler arası köprü yapılarının, keratin incilerinin ve/veya tabakalaşma veya yalancı tabakalaşma gibi doku mimari motiflerinin üretimini içerebilir. ⓘ
ICD-10 kodu
- (8010-8045) Epitelyal neoplazmlar, NOS
- (8050-8080) Skuamöz hücreli neoplazmlar
- (M8070/3) Skuamöz hücreli karsinom, NOS
- (8090-8110) Bazal hücreli neoplazmlar
- (M8090/3) Bazal hücreli karsinom, NOS
- (8120-8130) Transizyonel hücreli karsinomlar
- (8140-8380) Adenokarsinomlar
- (8390-8420) Adneksiyal ve Deri Ekleri Neoplazmları
- (8430-8439) Mukoepidermoid Neoplazmlar
- (8440-8490) Kistik, Müsinöz ve Seröz Neoplazmlar
- (8500-8540) Duktal, Lobüler ve Medüller Neoplazmlar
- (8550-8559) Asiner hücre neoplazmları
- (8560-8580) Kompleks epitelyal neoplazmlar ⓘ
Karsinoma İn situ
Karsinoma in situ (veya CIS) terimi, önemli ölçüde anormal olan ancak kanser olmayan hücreler için kullanılan bir terimdir. Bu nedenle tipik olarak karsinom değildirler. ⓘ
Patogenez
Kanser, tek bir progenitör hücrenin DNA, histonlar ve hücrenin genomunu oluşturan diğer biyokimyasal bileşiklerde mutasyonlar ve diğer değişiklikler biriktirmesiyle ortaya çıkar. Hücre genomu, hücrenin biyokimyasal bileşenlerinin yapısını, hücre içinde meydana gelen biyokimyasal reaksiyonları ve bu hücrenin diğer hücrelerle biyolojik etkileşimlerini kontrol eder. Belirli bir progenitör hücredeki mutasyonların belirli kombinasyonları, sonuçta bu hücrenin (kanser kök hücresi olarak da adlandırılır), birlikte ele alındığında kanserin karakteristiği olarak kabul edilen bir dizi anormal, kötü huylu hücresel özellik sergilemesine neden olur:
- sürekli bölünmeye devam ederek katlanarak (veya katlanmaya yakın bir şekilde) artan sayıda yeni kötü huylu kanserli "yavru hücreler" üretme yeteneği (kontrolsüz mitoz);
- Normal vücut yüzeylerine ve bariyerlerine nüfuz etme ve yakındaki vücut yapılarına ve dokularına girme veya içinden geçme yeteneği (lokal invazivlik);
- lenfatik damarlara (bölgesel metastaz) ve/veya kan damarlarına (uzak metastaz) girerek veya nüfuz ederek vücuttaki diğer bölgelere yayılma (metastaz) yeteneği. ⓘ
Bu sürekli büyüme, lokal invazyon ve bölgesel ve uzak metastaz süreci, immünolojik savunmanın uyarılması ve tıbbi tedavi müdahalelerinin bir kombinasyonu yoluyla durdurulmazsa, sonuçta konakçı vücutta sürekli artan bir tümör hücresi yüküne sahip olur. Nihayetinde, tümör yükü konağın organları tarafından yürütülen normal biyokimyasal işlevlere giderek daha fazla müdahale eder ve sonuçta ölüm meydana gelir. ⓘ
Karsinom, epitelyal hücrelerin sitolojik görünümünü, histolojik yapısını veya moleküler özelliklerini geliştiren hücrelerden oluşan kanser türlerinden yalnızca biridir. Bir progenitör karsinoma kök hücresi, totipotent bir hücredeki, multipotent bir hücredeki veya olgun farklılaşmış bir hücredeki mutasyonların bir dizi onkojenik kombinasyonundan herhangi birinden oluşabilir. ⓘ
İstila ve metastaz
Kötü huylu bir tümörün ayırt edici özelliği, lokal ve komşu yapıları istila etme ve infiltre etme ve nihayetinde, metastaz adı verilen bir süreçle, kaynaklandığı bölgeden vücuttaki komşu olmayan bölgesel ve uzak bölgelere yayılma eğilimidir. Kontrol edilmezse, tümör büyümesi ve metastaz sonunda konakçının yenik düşmesine neden olacak kadar büyük bir tümör yükü oluşturur. Karsinom hem lenf düğümleri hem de kan yoluyla metastaz yapar. ⓘ
Mutasyon
Tüm genom dizilimi, tüm insan genomları için mutasyon sıklığını belirlemiştir. İnsanlar için nesiller arasında tüm genomdaki mutasyon sıklığı (ebeveynden çocuğa) nesil başına yaklaşık 70 yeni mutasyondur. ⓘ
Ancak karsinomlar çok daha yüksek mutasyon frekanslarına sahiptir. Belirli frekans doku tipine, yanlış eşleşme DNA onarım eksikliğinin mevcut olup olmadığına ve tütün dumanı bileşenleri gibi DNA'ya zarar veren ajanlara maruz kalmaya bağlıdır. Tuna ve Amos, bazı karsinomlarda megabaz (Mb) başına mutasyon frekanslarını tabloda gösterildiği gibi özetlemiştir (genom başına belirtilen mutasyon frekansları ile birlikte). ⓘ
| Hücre tipi | Mutasyon sıklığı | |
|---|---|---|
| Megabaz başına | Diploid genom başına | |
| Germline | 0.023 | 70 |
| Prostat kanseri | 0.9 | 5,400 |
| Kolorektal karsinom | ~5 | ~30,000 |
| Mikrosatellit stabil (MSS) kolon kanseri | 2.8 | 16,800 |
| Mikrosatellit instabil (MSI) kolon kanseri (uyumsuzluk onarım eksikliği) | 47 | 282,000 |
| Hepatoselüler karsinom | 4.2 | 25,200 |
| Meme kanseri | 1.18–1.66 | 7,080–9,960 |
| Akciğer kanseri | 17.7 | 106,200 |
| Küçük hücreli akciğer kanseri | 7.4 | 44,400 |
| Küçük hücreli dışı akciğer kanseri (sigara içenler) | 10.5 | 63,000 |
| Küçük hücreli dışı akciğer kanseri (hiç sigara içmeyenler) | 0.6 | 3,600 |
| Akciğer adenokarsinomu (sigara içenler) | 9.8 | 58,500 |
| Akciğer adenokarsinomu (hiç sigara içmeyenler) | 1.7 | 10,200 |
Mutasyonların nedeni
Karsinomlardaki mutasyonların altında yatan muhtemel ana neden DNA hasarıdır. Örneğin, akciğer kanseri vakasında, DNA hasarına eksojen genotoksik tütün dumanındaki ajanlar (örneğin akrolein, formaldehit, akrilonitril, 1,3-bütadien, asetaldehit, etilen oksit ve izopren) neden olmaktadır. Endojen (metabolik olarak neden olunan) DNA hasarı da çok sık görülür ve insan hücrelerinin genomlarında günde ortalama 60.000'den fazla kez meydana gelir. Dış ve iç kaynaklı hasarlar, hatalı translesiyon sentezi veya hatalı DNA onarımı (örneğin homolog olmayan uç birleştirme yoluyla) ile mutasyonlara dönüştürülebilir. ⓘ
Yüksek frekans
Karsinomlarda toplam genomdaki mutasyonların yüksek sıklığı, sıklıkla erken bir karsinojenik değişikliğin DNA onarımında bir eksiklik olabileceğini düşündürmektedir. Örneğin, DNA yanlış eşleşme onarımında kusurlu hücrelerde mutasyon oranları önemli ölçüde artar (bazen 100 kat) ⓘ
DNA onarımındaki bir eksiklik, DNA hasarlarının birikmesine izin verebilir ve bu hasarların bazılarını geçen hataya eğilimli translesiyon sentezi mutasyonlara yol açabilir. Ayrıca, biriken bu DNA hasarlarının hatalı onarımı epigenetik değişikliklere veya epimutasyonlara yol açabilir. Bir DNA onarım genindeki mutasyon veya epimutasyonun kendisi seçici bir avantaj sağlamazken, hücre proliferatif bir avantaj sağlayan ek bir mutasyon/epimutasyon edindiğinde böyle bir onarım kusuru bir hücrede yolcu olarak taşınabilir. Hem proliferatif avantajlara hem de bir veya daha fazla DNA onarım kusuruna (çok yüksek mutasyon oranına neden olan) sahip bu tür hücreler, muhtemelen karsinomlarda görülen yüksek toplam genom mutasyonu sıklığına yol açmaktadır. ⓘ
DNA onarımı
Somatik hücrelerde, DNA onarımındaki eksiklikler bazen DNA onarım genlerindeki mutasyonlardan kaynaklanır, ancak çok daha sık olarak DNA onarım genlerinin ekspresyonundaki epigenetik azalmalardan kaynaklanır. Bu nedenle, 113 kolorektal karsinomdan oluşan bir dizide, sadece dördünde DNA onarım geni MGMT'de somatik yanlış anlamlı mutasyonlar bulunurken, bu kanserlerin çoğunda MGMT promotör bölgesinin metilasyonu nedeniyle MGMT protein ekspresyonu azalmıştır. ⓘ
Teşhis
Karsinomların kesin tanısı ince iğne aspirasyonu (İİA), kor biyopsi veya tek düğümün subtotal çıkarılması dahil olmak üzere biyopsi yoluyla konulabilir. Daha sonra epitel hücrelerinin moleküler, hücresel veya doku mimari özelliklerini tanımlamak için bir patolog tarafından mikroskobik inceleme yapılması gerekir. ⓘ
Türleri
- Oral: Ağız kanserlerinin çoğu skuamöz hücreli karsinomdur
- Akciğer: Karsinom, tüm akciğer kanserlerinin >%98'ini oluşturur.
- Meme: Meme kanserlerinin neredeyse tamamı duktal karsinomdur.
- Prostat: Prostat karsinomunun en yaygın şekli adenokarsinomdur.
- Kolon ve rektum: Kolon ve rektumun neredeyse tüm maligniteleri ya adenokarsinom ya da skuamöz hücreli karsinomdur.
- Pankreas: Pankreas karsinomu neredeyse her zaman adenokarsinom tipindedir ve oldukça ölümcüldür.
- Yumurtalıklar: Geç teşhis nedeniyle en ölümcül formlardan biridir. ⓘ
Bazı karsinomlar köken aldıkları hücreye göre adlandırılırlar (örn. hepatoselüler karsinom, renal hücreli karsinom). ⓘ
Evreleme
Karsinomun evrelendirilmesi, neoplazmın boyutu, invazyon ve metastaz derecesi hakkında bilgi edinmek için fiziksel/klinik muayene, hücre ve dokuların patolojik incelemesi, cerrahi teknikler, laboratuvar testleri ve görüntüleme çalışmalarının mantıklı bir şekilde birleştirilmesi sürecini ifade eder. ⓘ
Karsinomlar genellikle Roma rakamları ile evrelendirilir. Çoğu sınıflandırmada, Evre I ve Evre II karsinomlar, tümörün küçük olduğu ve/veya sadece lokal yapılara yayıldığı tespit edildiğinde doğrulanır. Evre III karsinomların tipik olarak bölgesel lenf düğümlerine, dokulara ve/veya organ yapılarına yayıldığı tespit edilirken, Evre IV tümörler kan yoluyla uzak bölgelere, dokulara veya organlara metastaz yapmışlardır. ⓘ
Bazı karsinom türlerinde, Evre 0 karsinom, in situ karsinomu ve sadece balgamda malign hücrelerin incelenmesiyle tespit edilebilen gizli karsinomları (akciğer karsinomlarında) tanımlamak için kullanılmıştır. ⓘ
Daha yeni evreleme sistemlerinde, benzer prognoz veya tedavi seçeneklerine sahip hasta gruplarını daha iyi tanımlamak için alt evreler (a, b, c) daha yaygın olarak kullanılmaktadır. ⓘ
Karsinom evresi, malignitenin prognozu ile en tutarlı ve sıkı şekilde bağlantılı olan değişkendir. ⓘ
Evreleme kriterleri, tümörün ortaya çıktığı organ sistemine bağlı olarak önemli ölçüde farklılık gösterebilir. Örneğin, kolon ve mesane kanseri evreleme sistemi invazyon derinliğine dayanır, meme karsinomunun evrelemesi daha çok tümörün boyutuna bağlıdır ve böbrek karsinomunda evreleme hem tümörün boyutuna hem de tümörün renal sinüse invazyon derinliğine dayanır. Akciğer karsinomu, bir dizi boyut ve anatomik değişkeni dikkate alan daha karmaşık bir evreleme sistemine sahiptir. ⓘ
En sık UICC/AJCC TNM sistemleri kullanılır. Ancak bazı yaygın tümörler için klasik evreleme yöntemleri (kolon kanseri için Dukes sınıflandırması gibi) hala kullanılmaktadır. ⓘ
Derecelendirme
Karsinomların derecelendirilmesi, karsinomun türediği normal ana epitel dokusunun görünümüne kıyasla dönüşmüş hücrelerde görülen hücresel ve doku olgunluğunun derecesini yarı nicel olarak ölçmeyi amaçlayan kriterlerin kullanılması anlamına gelir. ⓘ
Karsinomun derecelendirilmesi çoğunlukla tedavi eden doktor ve/veya cerrahın cerrahi rezeksiyon, iğne veya cerrahi biyopsi, tümör dokusunun doğrudan yıkanması veya fırçalanması, balgam sitopatolojisi vb. yöntemlerle şüpheli tümör dokusundan bir örnek almasından sonra yapılır. Daha sonra bir patolog, belki de boyama, immünohistokimya, akış sitometrisi veya diğer yöntemleri kullanarak tümörü ve stromasını inceler. Son olarak patolog tümörü yarı kantitatif olarak üç veya dört dereceden birine sınıflandırır:
- Derece 1 veya iyi farklılaşmış: normal ana dokuya yakın veya çok yakın bir benzerlik vardır ve tümör hücreleri kolayca tanımlanır ve belirli bir malign histolojik varlık olarak sınıflandırılır;
- Derece 2 veya orta derecede farklılaşmış: ana hücrelere ve dokulara önemli ölçüde benzerlik vardır, ancak anormallikler yaygın olarak görülebilir ve daha karmaşık özellikler özellikle iyi biçimlendirilmemiştir;
- Derece 3 veya az farklılaşmış: malign doku ile normal ana doku arasında çok az benzerlik vardır, anormallikler belirgindir ve daha karmaşık mimari özellikler genellikle ilkel veya ilkeldir;
- Derece 4 veya farklılaşmamış karsinom: bu karsinomlar, ilgili ana hücreler ve dokularla önemli bir benzerlik göstermez; bezler, kanallar, köprüler, tabakalı katmanlar, keratin incileri veya daha yüksek derecede farklılaşmış bir neoplazmla tutarlı diğer önemli özelliklerin görünür oluşumu yoktur. ⓘ
Bazı tümör tipleri ve köken bölgeleri için karsinom derecesi ile tümör prognozu arasında kesin ve ikna edici istatistiksel korelasyon olmasına rağmen, bu ilişkinin gücü oldukça değişken olabilir. Bununla birlikte, genel olarak, lezyonun derecesi ne kadar yüksekse prognozunun o kadar kötü olduğu söylenebilir. ⓘ
Epidemiyoloji
Kanser genellikle bir yaşlılık hastalığı olarak görülse de, çocuklarda da kanser gelişebilir. Yetişkinlerin aksine, çocuklarda karsinomlar son derece nadirdir. Karsinom tanılarının %1'inden azı çocuklarda görülür. ⓘ
Yumurtalık karsinomu için en büyük iki risk faktörü yaş ve aile öyküsüdür. ⓘ