Epilepsi
| Epilepsi ⓘ | |
|---|---|
| Diğer isimler | Nöbet bozukluğu |
 | |
| Elektroensefalogramda genelleştirilmiş 3 Hz diken ve dalga deşarjları | |
| Uzmanlık | Nöroloji |
| Semptomlar | Şiddetli sarsıntı dönemleri, neredeyse tespit edilemeyen nöbetler |
| Süre | Uzun vadeli |
| Nedenler | Bilinmiyor, beyin hasarı, felç, beyin tümörleri, beyin enfeksiyonları, doğum kusurları |
| Teşhis yöntemi | Elektroensefalogram, diğer olası nedenlerin ekarte edilmesi |
| Ayırıcı tanı | Bayılma, alkol yoksunluğu, elektrolit sorunları |
| Tedavi | İlaç tedavisi, ameliyat, nörostimülasyon, diyet değişiklikleri |
| Prognoz | 69 oranında kontrol edilebilir |
| Frekans | 39 milyon / %0,5 (2015) |
| Ölümler | 125,000 (2015) |
Epilepsi, tekrarlayan epileptik nöbetlerle karakterize, bulaşıcı olmayan bir grup nörolojik bozukluktur. Epileptik nöbetler, beyindeki anormal elektriksel aktivite nedeniyle kısa ve neredeyse tespit edilemeyen dönemlerden uzun süreli şiddetli sarsıntılara kadar değişebilir. Bu nöbetler, kırık kemikler gibi doğrudan ya da kazalara neden olarak fiziksel yaralanmalara yol açabilir. Epilepside nöbetler tekrarlama eğilimindedir ve altta yatan ani bir neden olmayabilir. Zehirlenme gibi belirli bir neden tarafından tetiklenen izole nöbetler epilepsi olarak kabul edilmez. Epilepsili kişiler dünyanın çeşitli bölgelerinde farklı muamele görebilir ve semptomlarının korkutucu doğası nedeniyle değişen derecelerde sosyal damgalanma yaşayabilir. ⓘ
Epileptik nöbetlerin altında yatan mekanizma, bireyin elektroensefalogramında (EEG) gözlemlenebilen beyin korteksindeki aşırı ve anormal nöronal aktivitedir. Çoğu epilepsi vakasında bunun nedeni bilinmemektedir (idiyopatik); bazı vakalar beyin hasarı, felç, beyin tümörleri, beyin enfeksiyonları veya epileptogenez olarak bilinen bir süreç yoluyla doğum kusurlarının bir sonucu olarak ortaya çıkar. Bilinen genetik mutasyonlar vakaların küçük bir kısmıyla doğrudan bağlantılıdır. Teşhis, bayılma gibi benzer semptomlara neden olabilecek diğer durumların elenmesini ve alkol yoksunluğu veya elektrolit sorunları gibi nöbetlerin başka bir nedeninin olup olmadığının belirlenmesini içerir. Bu kısmen beynin görüntülenmesi ve kan testlerinin yapılmasıyla gerçekleştirilebilir. Epilepsi genellikle bir elektroensefalogram (EEG) ile doğrulanabilir, ancak normal bir test durumu ekarte ettirmez. ⓘ
Diğer sorunların bir sonucu olarak ortaya çıkan epilepsi önlenebilir olabilir. Nöbetler vakaların yaklaşık %69'unda ilaçla kontrol edilebilir; ucuz nöbet önleyici ilaçlar genellikle mevcuttur. Nöbetleri ilaç tedavisine yanıt vermeyenlerde; ameliyat, nörostimülasyon veya diyet değişiklikleri düşünülebilir. Tüm epilepsi vakaları ömür boyu sürmez ve birçok kişi artık tedaviye ihtiyaç duyulmayacak kadar iyileşir. ⓘ
2020 itibariyle yaklaşık 50 milyon kişi epilepsi hastasıdır. Vakaların yaklaşık %80'i gelişmekte olan ülkelerde görülmektedir. 1990 yılında 112.000 olan ölüm sayısı 2015 yılında 125.000'e yükselmiştir. Epilepsi yaşlı insanlarda daha yaygındır. Gelişmiş dünyada, yeni vakaların başlangıcı en sık bebeklerde ve yaşlılarda görülür. Gelişmekte olan ülkelerde, altta yatan nedenlerin sıklığındaki farklılıklar nedeniyle başlangıç daha büyük çocuklarda ve genç yetişkinlerde daha yaygındır. İnsanların yaklaşık %5-10'u 80 yaşına kadar provoke edilmemiş bir nöbet geçirecek ve ikinci bir nöbet geçirme olasılığı %40 ila %50'ye yükselecektir. Dünyanın pek çok bölgesinde epilepsi hastalarının araç kullanma becerilerine kısıtlamalar getirilmekte ya da belirli bir süre boyunca nöbetsiz kalana kadar araç kullanmalarına izin verilmemektedir. Epilepsi kelimesi Eski Yunanca ἐπιλαμβάνειν, "ele geçirmek, sahip olmak veya etkilemek" anlamına gelmektedir. ⓘ
Epilepsi ya da sara, beyin içinde bulunan sinir hücrelerinin olağan dışı bir elektro-kimyasal boşalma yapması sonucu ortaya çıkan sinirsel bozukluktur. Beynin normal faaliyetlerini sürdürmesini sağlayan elektriğin, aşırı ve kontrolsüz yayılımı sonucu oluşur. Sıklıkla geçici bilinç kaybına neden olur. Epilepsi nöbetleri farklı şekillerde ortaya çıkar. Bazı nöbetlerden önce korku hissi gibi olağan dışı algılamalar ortaya çıkarken, bazı nöbetlerde kişinin ağzı köpürebilir veya yere düşebilir. Bu da kemik kırılması dahil bazı fiziksel yaralanmalara sebep olabilir. ⓘ
Epilepsinin sebep olduğu sorunlar genellikle engellenebilmektedir. Nöbetlerin yüzde 70'i ilaç tedavisi ile kontrol altına alınmaktadır. Ameliyat, nörostimulasyon ve diyetler ise diğer tedavi yöntemleri arasında yer almaktadır. ⓘ
Belirtiler ve semptomlar

Epilepsi, uzun süreli tekrarlayan epileptik nöbet riski ile karakterizedir. Bu nöbetler, beynin ilgili bölümlerine ve kişinin yaşına bağlı olarak çeşitli şekillerde ortaya çıkabilir. ⓘ
Nöbetler
Nöbetlerin en yaygın türü (%60) istemsiz kas kasılmalarını içeren konvülsif nöbetlerdir. Bunların üçte biri başlangıçtan itibaren beynin her iki yarım küresini de etkileyen ve bilinci bozan genel nöbetler olarak başlar. Üçte ikisi fokal nöbetler (beynin bir yarım küresini etkileyen) olarak başlar ve genel nöbetlere ilerleyebilir. Nöbetlerin geri kalan %40'ı konvülsif değildir. Bu türe örnek olarak bilinç düzeyinde azalma şeklinde ortaya çıkan ve genellikle yaklaşık 10 saniye süren absans nöbeti verilebilir. ⓘ
Auralar olarak bilinen belirli deneyimler genellikle fokal nöbetlerden önce gelir. Nöbetler, beynin hangi bölümünün etkilendiğine bağlı olarak duyusal (görsel, işitsel veya kokusal), psişik, otonomik ve motor fenomenleri içerebilir. Kas sarsıntıları belirli bir kas grubunda başlayabilir ve çevre kas gruplarına yayılabilir, bu durumda Jacksonian yürüyüşü olarak bilinir. Bilinçli olarak üretilmeyen aktiviteler olan ve çoğunlukla dudak şapırdatma gibi basit tekrarlayan hareketler veya bir şeyi alma girişimleri gibi daha karmaşık aktiviteler olan otomatizmler meydana gelebilir. ⓘ
Altı ana genelleştirilmiş nöbet türü vardır: tonik-klonik, tonik, klonik, miyoklonik, absans ve atonik nöbetler. Hepsi bilinç kaybını içerir ve tipik olarak uyarı olmadan gerçekleşir. ⓘ
Tonik-klonik nöbetler uzuvların kasılmasını takiben uzaması ve sırtın kamburlaşması ile ortaya çıkar ve 10-30 saniye sürer (tonik faz). Göğüs kaslarının kasılması nedeniyle bir çığlık duyulabilir ve bunu uzuvların birlikte sallanması izler (klonik faz). Tonik nöbetler kasların sürekli kasılmasına neden olur. Solunum durduğu için kişi genellikle maviye döner. Klonik nöbetlerde uzuvlar hep birlikte sallanır. Sarsıntı durduktan sonra kişinin normale dönmesi 10-30 dakika sürebilir; bu döneme "postiktal durum" veya "postiktal faz" denir. Nöbet sırasında bağırsak veya mesane kontrolü kaybı meydana gelebilir. Nöbet geçiren kişiler dillerini ucundan ya da yanlarından ısırabilirler; tonik-klonik nöbette yanlardan ısırma daha yaygındır. Dil ısırıkları psikojenik epileptik olmayan nöbetlerde de nispeten yaygındır. ⓘ
Miyoklonik nöbetler, birkaç bölgede veya her yerde çok kısa süreli kas spazmlarını içerir. Bunlar bazen kişinin düşmesine ve yaralanmasına neden olabilir. Absans nöbetler, bilinç bozukluğu ile birlikte sadece hafif bir baş dönmesi veya göz kırpma ile hafif olabilir; tipik olarak kişi düşmez ve bittikten hemen sonra normale döner. Atonik nöbetler, tipik olarak vücudun her iki tarafında meydana gelen, bir saniyeden daha uzun süre kas aktivitesini kaybetmeyi içerir. Daha nadir nöbet tipleri istemsiz doğal olmayan kahkahalara (gelastik), ağlamalara (diskrastik) veya deja vu gibi daha karmaşık deneyimlere neden olabilir. ⓘ
Epilepsisi olanların yaklaşık %6'sı genellikle belirli olaylar tarafından tetiklenen ve refleks nöbetler olarak bilinen nöbetlere sahiptir. Refleks epilepsisi olanlar sadece belirli uyaranlar tarafından tetiklenen nöbetler geçirirler. Yaygın tetikleyiciler arasında yanıp sönen ışıklar ve ani sesler bulunur. Bazı epilepsi türlerinde nöbetler uyku sırasında daha sık meydana gelirken, diğer türlerde neredeyse sadece uyurken meydana gelir. ⓘ
Post-iktal
Nöbetin aktif kısmından (iktal durum) sonra, normal bilinç düzeyine dönmeden önce tipik olarak postiktal dönem olarak adlandırılan kafa karışıklığının olduğu bir iyileşme dönemi vardır. Genellikle 3 ila 15 dakika sürer ancak saatlerce sürebilir. Diğer yaygın belirtiler arasında yorgun hissetme, baş ağrısı, konuşma güçlüğü ve anormal davranışlar yer alır. Nöbet sonrası psikoz nispeten yaygındır ve insanların %6-10'unda görülür. Genellikle insanlar bu süre zarfında ne olduğunu hatırlamazlar. Todd felci olarak bilinen lokalize güçsüzlük de fokal bir nöbetten sonra ortaya çıkabilir. Tipik olarak saniyeler ila dakikalar sürer ancak nadiren bir veya iki gün sürebilir. ⓘ
Psikososyal
Epilepsinin sosyal ve psikolojik refah üzerinde olumsuz etkileri olabilir. Bu etkiler sosyal izolasyon, damgalanma veya engelliliği içerebilir. Daha düşük eğitim başarısı ve daha kötü istihdam sonuçlarına neden olabilirler. Epilepsi hastalarında ve özellikle epilepsili çocuklarda öğrenme güçlüğü yaygındır. Epilepsinin damgalanması, rahatsızlığı olanların ailelerini de etkileyebilir. ⓘ
Kısmen mevcut epilepsi sendromuna bağlı olarak epilepsili kişilerde belirli bozukluklar daha sık görülür. Bunlar arasında depresyon, anksiyete, obsesif-kompulsif bozukluk (OKB) ve migren sayılabilir. Dikkat eksikliği hiperaktivite bozukluğu (DEHB) epilepsili çocukları, epilepsisi olmayan çocuklara kıyasla üç ila beş kat daha fazla etkilemektedir. DEHB ve epilepsinin çocuğun davranışsal, öğrenme ve sosyal gelişimi üzerinde önemli sonuçları vardır. Epilepsi otizmli çocuklarda da daha yaygındır. ⓘ
Nedenler
Epilepsinin hem genetik hem de edinsel nedenleri olabilir ve birçok vakada bu faktörlerin etkileşimi söz konusudur. Yerleşik edinsel nedenler arasında ciddi beyin travması, felç, tümörler ve önceki bir enfeksiyondan kaynaklanan beyin sorunları yer alır. Vakaların yaklaşık %60'ında neden bilinmemektedir. Genetik, doğuştan veya gelişimsel koşulların neden olduğu epilepsiler genç insanlar arasında daha yaygınken, beyin tümörleri ve felçler yaşlı insanlarda daha olasıdır. ⓘ
Nöbetler diğer sağlık sorunlarının bir sonucu olarak da ortaya çıkabilir; inme, kafa travması, toksik alım veya metabolik sorun gibi belirli bir nedenin hemen ardından ortaya çıkarlarsa, akut semptomatik nöbetler olarak bilinir ve epilepsinin kendisinden ziyade nöbetle ilişkili bozuklukların daha geniş sınıflandırmasında yer alırlar. ⓘ
Genetik
Vakaların çoğunda genetiğin doğrudan ya da dolaylı olarak rol oynadığına inanılmaktadır. Bazı epilepsiler tek bir gen kusuruna bağlıdır (%1-2); çoğu ise birden fazla genin ve çevresel faktörlerin etkileşiminden kaynaklanmaktadır. Tek gen kusurlarının her biri nadirdir ve tanımlananların sayısı 200'den fazladır. İlgili genlerin çoğu ya doğrudan ya da dolaylı olarak iyon kanallarını etkilemektedir. Bunlar arasında iyon kanallarının kendileri, enzimler, GABA ve G proteinine bağlı reseptörler için genler bulunmaktadır. ⓘ
Tek yumurta ikizlerinde, biri etkilenmişse, diğerinin de etkilenme olasılığı %50-60'tır. Tek yumurta ikizi olmayanlarda ise risk %15'tir. Bu riskler fokal nöbetlerden ziyade jeneralize nöbetleri olanlarda daha fazladır. Her iki ikiz de etkilenmişse, çoğu zaman aynı epileptik sendroma sahip olurlar (%70-90). Epilepsili bir kişinin diğer yakın akrabaları genel popülasyonun beş katı riske sahiptir. Down sendromluların %1 ila 10'u ve Angelman sendromluların %90'ı epilepsi hastasıdır. ⓘ
Fakomatozlar
Nörokutanöz bozukluklar olarak da bilinen fakomatozlar, en belirgin olarak deri ve merkezi sinir sistemini etkileyen bir grup multisistemik hastalıktır. Çoğunlukla tek bir genetik mutasyona bağlı olarak embriyonik ektodermal dokunun kusurlu gelişiminden kaynaklanırlar. Beynin yanı sıra diğer nöral dokular ve deri de ektodermden türemiştir ve bu nedenle kusurlu gelişim epilepsinin yanı sıra otizm ve zihinsel engellilik gibi diğer belirtilerle sonuçlanabilir. Tüberoz skleroz kompleksi ve Sturge-Weber sendromu gibi bazı fakomatoz türleri, nörofibromatozis tip 1 gibi diğerlerine göre daha yüksek epilepsi prevalansına sahiptir. ⓘ
Tüberoz skleroz kompleksi, TSC1 veya TSC2 genindeki mutasyonların neden olduğu otozomal dominant bir hastalıktır ve yaklaşık 6.000-10.000 canlı doğumdan 1'ini etkiler. Bu mutasyonlar, beyin, deri, kalp, gözler ve böbrekler dahil olmak üzere birçok organda tümörlerin büyümesine yol açan rapamisin (mTOR) yolunun mekanik hedefinin yukarı regülasyonuyla sonuçlanır. Ayrıca, anormal mTOR aktivitesinin nöral uyarılabilirliği değiştirdiğine inanılmaktadır. Epilepsi prevalansının %80-90 olduğu tahmin edilmektedir. Epilepsi vakalarının çoğu yaşamın ilk 3 yılı içinde ortaya çıkar ve tıbbi olarak dirençlidir. TSC hastalarında epilepsi tedavisi için nispeten yeni gelişmeler arasında mTOR inhibitörleri, kannabidiol ve vigabatrin yer almaktadır. Epilepsi cerrahisi sıklıkla takip edilmektedir. ⓘ
Sturge-Weber sendromu, GNAQ genindeki aktive edici bir somatik mutasyondan kaynaklanır ve yaklaşık 20.000-50.000 canlı doğumdan 1'ini etkiler. Mutasyon beyin, deri ve gözleri etkileyen vasküler malformasyonlarla sonuçlanır. Tipik prezentasyon yüzdeki port-wine doğum lekesi, oküler anjiyomlar ve çoğunlukla tek taraflı olan ancak vakaların %15'inde bilateral olan serebral vasküler malformasyonları içerir. Epilepsi prevalansı %75-100'dür ve bilateral tutulumu olanlarda daha yüksektir. Nöbetler tipik olarak yaşamın ilk iki yılı içinde ortaya çıkar ve vakaların yaklaşık yarısında dirençlidir. Bununla birlikte, cerrahi ile %83 gibi yüksek oranlarda nöbetten kurtulma bildirilmiştir. ⓘ
Nörofibromatozis tip 1 en sık görülen fakomatozdur ve yaklaşık 3.000 canlı doğumda 1 görülür. Nörofibromin 1 genindeki otozomal dominant mutasyonlardan kaynaklanır. Klinik bulgular değişkendir ancak hiperpigmente cilt izleri, Lisch nodülleri adı verilen iris hamartomları, nörofibromlar, optik yol gliomları ve bilişsel bozukluğu içerebilir. Epilepsi prevalansının %4-7 olduğu tahmin edilmektedir. Nöbetler tipik olarak diğer fakomatozlara kıyasla nöbet önleyici ilaçlarla daha kolay kontrol edilebilir ancak bazı dirençli vakalarda cerrahiye başvurulması gerekebilir. ⓘ
Edinilmiş
Epilepsi, tümörler, felçler, kafa travması, merkezi sinir sisteminin geçirilmiş enfeksiyonları, genetik anormallikler ve doğum sırasındaki beyin hasarı gibi diğer birçok durumun sonucu olarak ortaya çıkabilir. Beyin tümörü olanların neredeyse %30'unda epilepsi vardır ve bu da vakaların yaklaşık %4'ünün nedenini oluşturur. Temporal lobdaki ve yavaş büyüyen tümörler için risk en yüksektir. Serebral kavernöz malformasyonlar ve arteriyovenöz malformasyonlar gibi diğer kitlesel lezyonlar %40-60 gibi yüksek risklere sahiptir. İnme geçirenlerin %2-4'ünde epilepsi gelişmektedir. Birleşik Krallık'ta inmeler vakaların %15'ini oluşturmaktadır ve yaşlıların %30'unda nedenin bu olduğuna inanılmaktadır. Epilepsinin %6 ila 20'sinin kafa travmasına bağlı olduğu düşünülmektedir. Hafif beyin hasarı riski yaklaşık iki kat artırırken, ağır beyin hasarı riski yedi kat artırmaktadır. Kafasına yüksek güçlü bir ateşli silah yaralanması geçirenlerde risk yaklaşık %50'dir. ⓘ
Bazı kanıtlar epilepsi ile çölyak hastalığı ve çölyak dışı glüten hassasiyeti arasında bağlantı kurarken, diğer kanıtlar bağlantı kurmamaktadır. Çölyak hastalığı, epilepsi ve beyinde kalsifikasyon içeren spesifik bir sendrom var gibi görünmektedir. 2012 yılında yapılan bir inceleme, epilepsi hastalarının %1 ila %6'sının çölyak hastası olduğunu, genel nüfusun ise %1'inin bu hastalığa sahip olduğunu tahmin etmektedir. ⓘ
Menenjit sonrası epilepsi riski %10'dan azdır; daha çok enfeksiyonun kendisi sırasında nöbetlere neden olur. Herpes simpleks ensefalitinde nöbet geçirme riski %50 civarındadır ve sonrasında epilepsi riski yüksektir (%25'e kadar). Beyindeki domuz tenyası (sistiserkoz) enfeksiyonunun bir şekli nörosistiserkoz olarak bilinir ve dünyanın parazitin yaygın olduğu bölgelerinde epilepsi vakalarının yarısına kadarının nedenidir. Epilepsi, serebral sıtma, toksoplazmoz ve toksokariyaz gibi diğer beyin enfeksiyonlarından sonra da ortaya çıkabilir. Kronik alkol kullanımı epilepsi riskini artırır: günde altı birim alkol alanlarda risk 2,5 kat artar. Diğer riskler arasında Alzheimer hastalığı, multipl skleroz, tüberoz skleroz ve otoimmün ensefalit yer almaktadır. Aşı olmak epilepsi riskini artırmaz. Yetersiz beslenme çoğunlukla gelişmekte olan ülkelerde görülen bir risk faktörüdür, ancak bunun doğrudan bir neden mi yoksa bir ilişki mi olduğu belirsizdir. Serebral palsili kişilerde epilepsi riski yüksektir; spastik kuadripleji ve spastik hemiplejisi olan kişilerin yarısında bu hastalık görülmektedir. ⓘ
Mekanizma
Normalde beyin elektriksel aktivitesi senkronize değildir, çünkü çok sayıda nöron normalde aynı anda ateşlenmez, bunun yerine sinyaller beyin boyunca ilerlerken sırayla ateşlenir. Nöron aktivitesi hem hücre içindeki hem de hücresel ortamdaki çeşitli faktörler tarafından düzenlenir. Nöron içindeki faktörler arasında iyon kanallarının tipi, sayısı ve dağılımı, reseptörlerdeki değişiklikler ve gen ifadesindeki değişiklikler yer alır. Nöron çevresindeki faktörler arasında iyon konsantrasyonları, sinaptik plastisite ve glial hücreler tarafından transmitter parçalanmasının düzenlenmesi yer alır. ⓘ
Epilepsi
Epilepsinin kesin mekanizması bilinmemektedir, ancak hücresel ve ağ mekanizmaları hakkında çok az şey bilinmektedir. Bununla birlikte, beynin hangi koşullar altında aşırı senkronizasyon ile nöbet aktivitesine geçtiği bilinmemektedir. MikroRNA (miRNA) seviyelerindeki değişiklikler öncü bir rol oynuyor gibi görünmektedir. MikroRNA'lar (miRNA'lar), mRNA stabilitesini ve translasyonunu azaltarak çoklu proteinlerin ekspresyon seviyelerini kontrol eden ve bu nedenle epilepside anahtar düzenleyici mekanizmalar ve terapötik hedefler olabilen küçük kodlamayan RNA'lar ailesidir. ⓘ
Epilepside, bu dönemde uyarıcı nöronların ateşleme direnci azalır. Bu durum iyon kanallarındaki değişiklikler ya da inhibitör nöronların düzgün çalışmaması nedeniyle meydana gelebilir. Bu da "nöbet odağı" olarak bilinen, nöbetlerin gelişebileceği belirli bir alanla sonuçlanır. Epilepsinin bir başka mekanizması da beyindeki bir yaralanmayı takiben uyarıcı devrelerin yukarı regülasyonu veya inhibitör devrelerin aşağı regülasyonu olabilir. Bu ikincil epilepsiler epileptogenez olarak bilinen süreçlerle ortaya çıkar. Kan-beyin bariyerinin bozulması da kandaki maddelerin beyne girmesine izin vereceğinden nedensel bir mekanizma olabilir. ⓘ
Nöbetler
Epileptik nöbetlerin genellikle rastgele bir olay olmadığına dair kanıtlar vardır. Nöbetler genellikle stres, aşırı alkol kullanımı, titreyen ışık veya uykusuzluk gibi faktörler (tetikleyiciler olarak da bilinir) tarafından tetiklenir. Nöbet eşiği terimi, bir nöbet meydana getirmek için gerekli uyaran miktarını belirtmek için kullanılır, bu nöbet eşiği epilepside düşer. ⓘ
Epileptik nöbetlerde bir grup nöron anormal, aşırı ve senkronize bir şekilde ateşlenmeye başlar. Bu, paroksismal depolarize edici kayma olarak bilinen bir depolarizasyon dalgasıyla sonuçlanır. Normalde, uyarıcı bir nöron ateşlendikten sonra bir süre için ateşlenmeye karşı daha dirençli hale gelir. Bunun nedeni kısmen inhibitör nöronların etkisi, uyarıcı nöron içindeki elektriksel değişiklikler ve adenozinin olumsuz etkileridir. ⓘ
Fokal nöbetler beynin bir bölgesinde başlarken, jeneralize nöbetler her iki hemisferde başlar. Bazı nöbet türleri beyin yapısını değiştirebilirken, diğerlerinin çok az etkisi olduğu görülmektedir. Beynin belirli bölgelerinde gliozis, nöron kaybı ve atrofi epilepsi ile bağlantılıdır ancak epilepsinin mi bu değişikliklere neden olduğu yoksa bu değişikliklerin mi epilepsiye yol açtığı belirsizdir. ⓘ
Nöbetler, hücresel düzeyden tüm beyne kadar farklı ölçeklerde tanımlanabilir. Bunlar, farklı ölçeklerde beyni patolojik durumlara "yönlendirebilen" ve bir nöbeti tetikleyebilen çeşitli eşlik eden faktörlerdir. ⓘ
Teşhis
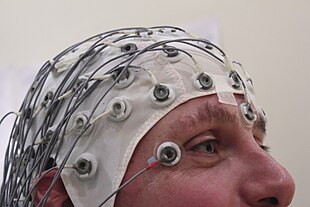
Epilepsi tanısı tipik olarak nöbet başlangıcının ve altta yatan nedenin gözlemlenmesine dayanarak konur. Beyin dalgalarının anormal modellerini aramak için bir elektroensefalogram (EEG) ve beynin yapısını incelemek için nörogörüntüleme (CT taraması veya MRI) de genellikle ilk incelemelerin bir parçasıdır. Spesifik bir epileptik sendrom bulmaya sıklıkla çalışılsa da, bu her zaman mümkün değildir. Zor vakalarda video ve EEG izleme yararlı olabilir. ⓘ
Tanım
Epilepsi, aşağıdaki durumlardan herhangi biriyle tanımlanan bir beyin hastalığıdır:
ⓘ- 24 saatten daha uzun aralıklarla meydana gelen en az iki provoke edilmemiş (veya refleks) nöbet
- Bir provoke edilmemiş (veya refleks) nöbet ve sonraki 10 yıl içinde meydana gelen iki provoke edilmemiş nöbetten sonra genel nüks riskine benzer (en az %60) başka nöbet olasılığı
- Bir epilepsi sendromunun teşhisi
Ayrıca, yaşa bağlı bir epilepsi sendromu olan ancak şu anda bu yaşı geçmiş olan veya son 10 yıldır nöbetsiz kalan ve son 5 yıldır nöbet ilacı kullanmayan kişiler için epilepsinin çözüldüğü kabul edilir. ⓘ
Uluslararası Epilepsi ile Mücadele Birliği'nin 2014 tanımı, ILAE 2005 kavramsal tanımının açıklığa kavuşturulmasıdır; buna göre epilepsi "epileptik nöbetler oluşturmaya yönelik kalıcı bir yatkınlık ve bu durumun nörobiyolojik, bilişsel, psikolojik ve sosyal sonuçları ile karakterize edilen bir beyin hastalığıdır. Epilepsi tanımı en az bir epileptik nöbetin meydana gelmesini gerektirir." ⓘ
Bu nedenle, epilepsiyi atlatmak veya epilepsinin çözülmesine neden olan bir tedavi görmek mümkündür, ancak geri dönmeyeceğinin garantisi yoktur. Tanımda epilepsi artık bir bozukluktan ziyade bir hastalık olarak adlandırılmaktadır. Bu, ILAE yönetim kurulunun aldığı bir karardır çünkü "bozukluk" kelimesi "hastalık" kelimesine göre daha az damgalayıcı olsa da epilepsinin hak ettiği ciddiyet derecesini ifade etmemektedir. ⓘ
Tanım doğası gereği pratiktir ve klinik kullanım için tasarlanmıştır. Özellikle, 2005 kavramsal tanımına göre "kalıcı bir yatkınlığın" ne zaman mevcut olduğunu netleştirmeyi amaçlamaktadır. Araştırmacılar, istatistiksel düşünen epidemiyologlar ve diğer uzman gruplar eski tanımı veya kendi geliştirdikleri bir tanımı kullanmayı tercih edebilirler. ILAE, hangi tanımın kullanıldığının açık olması koşuluyla, bu tür bir tanıma tamamen izin verilebileceğini düşünmektedir. ⓘ
Sınıflandırma
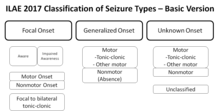
Nöbet sırasında ne olduğuna odaklanan nöbet sınıflandırmasının aksine, epilepsilerin sınıflandırılması altta yatan nedenlere odaklanır. Bir kişi epileptik bir nöbet geçirdikten sonra hastaneye yatırıldığında, tanısal çalışma tercihen nöbetin kendisinin sınıflandırılması (örneğin tonik-klonik) ve altta yatan hastalığın tanımlanması (örneğin hipokampal skleroz) ile sonuçlanır. Nihai olarak konulan teşhisin adı, mevcut teşhis sonuçlarına ve uygulanan tanımlara ve sınıflandırmalara (nöbetlerin ve epilepsilerin) ve ilgili terminolojisine bağlıdır. ⓘ
Epilepsiye Karşı Uluslararası Birlik (ILAE) 1989 yılında epilepsiler ve epileptik sendromlar için aşağıdaki gibi bir sınıflandırma yapmıştır:
ⓘ- Lokalizasyonla ilişkili epilepsiler ve sendromlar
- Nedeni bilinmeyen (örn. sentrotemporal sivri uçlu iyi huylu çocukluk çağı epilepsisi)
- Semptomatik/kriptojenik (örn. temporal lob epilepsisi)
- Genelleştirilmiş
- Nedeni bilinmeyen (örn. çocukluk çağı absans epilepsisi)
- Kriptojenik veya semptomatik (örn. Lennox-Gastaut sendromu)
- Semptomatik (örn. patlama baskılanması ile erken infantil epileptik ensefalopati)
- Fokal veya jeneralize olup olmadığı belirlenemeyen epilepsiler ve sendromlar
- Hem jeneralize hem de fokal nöbetlerle (örn. yavaş dalga uykusu sırasında sürekli diken dalgaları olan epilepsi)
- Özel sendromlar (duruma bağlı nöbetlerle birlikte)
- Lokalizasyonla ilişkili epilepsiler ve sendromlar
Bu sınıflandırma yaygın olarak kabul görmüştür ancak epilepsinin altında yatan nedenlerin (klinik seyir ve prognozun önemli bir belirleyicisi olan) ayrıntılı olarak ele alınmaması nedeniyle eleştirilmiştir. 2010 yılında ILAE Epilepsilerin Sınıflandırılması Komisyonu bu konuyu ele almış ve epilepsileri üç kategoriye (genetik, yapısal/metabolik, nedeni bilinmeyen) ayırmıştır. 2011 tavsiyelerinde bu kategoriler dört kategoriye ve son teknolojik ve bilimsel gelişmeleri yansıtan bir dizi alt kategoriye ayrılmıştır. ⓘ
ILAE tarafından nöbet tipleri için revize edilmiş, operasyonel bir sınıflandırma getirilmiştir. Bu sınıflandırma, terimlerin daha net anlaşılmasını sağlamakta ve mümkün olduğunda hasta veya gözlemcilerin tanımlamalarına dayanarak nöbetleri gözlemlemeden bile fokal ve jeneralize başlangıç ikilemini açıkça tanımlamaktadır. Terminolojideki temel değişiklikler, fokal nöbetler için bir sınıflandırıcı olarak kullanılan farkındalık ile "kısmi" nin "fokal" olarak adlandırılmasıdır - tanımlamaya dayalı olarak fokal nöbetler artık davranışsal durma, otomatizmler, bilişsel, otonomik, duygusal veya hiperkinetik varyantlar olarak tanımlanırken, atonik, miyoklonik, klonik, infantil spazmlar ve tonik nöbetler başlangıçlarına göre fokal veya jeneralize olabilir. Bilişsel olmayan, psişik, basit ve karmaşık parsiyel gibi tanımlamada net veya tutarlı olmayan bazı terimler kaldırılırken, "ikincil olarak jeneralize" daha net bir terim olan "fokal ila bilateral tonik klonik nöbet" ile değiştirilmiştir. Artık jeneralize olduğuna inanılan yeni nöbet tipleri göz kapağı miyoklonisi, miyoklonik atonik, miyoklonik absans ve miyoklonik tonik kloniktir. Bazen nöbetlerin başlangıcı bilinmese bile ortaya çıkan özelliklere dayanarak nöbetleri fokal veya jeneralize olarak sınıflandırmak mümkündür. Bu sistem 2010 yılında modifiye edilen 1981 nöbet sınıflandırmasına dayanmaktadır ve temelde aynıdır, ancak güncel bilgilere uygun olarak nöbet türlerini daha iyi anlamak için kullanım esnekliğini ve netliğini artırma çabası vardır. ⓘ- Nedeni bilinmeyen (çoğunlukla genetik veya genetik kökenli olduğu varsayılan)
- Tek gen bozukluklarına bağlı saf epilepsiler
- Karmaşık kalıtım gösteren saf epilepsiler
- Semptomatik (büyük anatomik veya patolojik anormalliklerle ilişkili)
- Çoğunlukla genetik veya gelişimsel nedensellik
- Çocukluk çağı epilepsi sendromları
- İlerleyici miyoklonik epilepsiler
- Nörokutanöz sendromlar
- Diğer nörolojik tek gen hastalıkları
- Kromozom fonksiyon bozuklukları
- Serebral yapının gelişimsel anomalileri
- Çoğunlukla edinsel nedenler
- Hipokampal skleroz
- Perinatal ve infantil nedenler
- Serebral travma, tümör veya enfeksiyon
- Serebrovasküler bozukluklar
- Serebral immünolojik bozukluklar
- Dejeneratif ve diğer nörolojik durumlar
- Çoğunlukla genetik veya gelişimsel nedensellik
- Provoke edilmiş (spesifik bir sistemik veya çevresel faktör nöbetlerin baskın nedenidir)
- Provoke edici faktörler
- Refleks epilepsiler
- Kriptojenik (nedeni belirlenememiş semptomatik olduğu varsayılan)
- Nedeni bilinmeyen (çoğunlukla genetik veya genetik kökenli olduğu varsayılan)
Sendromlar
Epilepsi vakaları, mevcut olan spesifik özelliklere göre epilepsi sendromları şeklinde düzenlenebilir. Bu özellikler arasında nöbetin başladığı yaş, nöbet tipleri, EEG bulguları ve diğerleri yer alır. Bir epilepsi sendromunun tanımlanması, altta yatan nedenlerin yanı sıra hangi nöbet önleyici ilacın denenmesi gerektiğinin belirlenmesine yardımcı olduğu için yararlıdır. ⓘ
Bir epilepsi vakasını belirli bir sendromda kategorize etme yeteneği, nöbetlerin başlangıcı genellikle erken olduğu için çocuklarda daha sık görülür. Daha az ciddi örnekler iyi huylu rolandik epilepsi (100.000'de 2,8), çocukluk çağı absans epilepsisi (100.000'de 0,8) ve juvenil miyoklonik epilepsidir (100.000'de 0,7). En azından kısmen epilepsinin bazı yönlerinden kaynaklanan yaygın beyin fonksiyon bozukluğu ile seyreden ciddi sendromlar gelişimsel ve epileptik ensefalopatiler olarak da adlandırılır. Bunlar tedaviye dirençli sık nöbetler ve bilişsel işlev bozukluğu ile ilişkilidir; örneğin Lennox-Gastaut sendromu (tüm epilepsili kişilerin %1-2'si), Dravet sendromu (dünya çapında 1: 15000-40000) ve West sendromu (1-9: 100000). Genetiğin epilepsilerde bir dizi mekanizma ile önemli bir rol oynadığına inanılmaktadır. Bazıları için basit ve karmaşık kalıtım modları tanımlanmıştır. Bununla birlikte, kapsamlı taramalar büyük etkiye sahip birçok tek gen varyantını tanımlamada başarısız olmuştur. Daha yeni ekzom ve genom dizileme çalışmaları, CHD2 ve SYNGAP1 ve DNM1, GABBR2, FASN ve RYR3 dahil olmak üzere bazı epileptik ensefalopatilerden sorumlu olan bir dizi de novo gen mutasyonunu ortaya çıkarmaya başlamıştır. ⓘ
Sebeplerin net olarak tanımlanamadığı sendromların mevcut epilepsi sınıflandırmasındaki kategorilerle eşleştirilmesi zordur. Bu vakalar için kategorizasyon biraz keyfi olarak yapılmıştır. 2011 sınıflandırmasının idiyopatik (nedeni bilinmeyen) kategorisi, genel klinik özelliklerin ve/veya yaş spesifikliğinin güçlü bir şekilde varsayılan genetik bir nedene işaret ettiği sendromları içerir. Bazı çocukluk çağı epilepsi sendromları, örneğin iyi huylu rolandik epilepsi gibi, nedenin genetik olduğu varsayılan bilinmeyen neden kategorisine dahil edilmiştir. Diğerleri, örneğin Lennox-Gastaut sendromu gibi (en azından bazı vakalarda) varsayılan genetik bir nedene rağmen semptomatik kategorisine dahil edilir. Epilepsinin ana özellik olmadığı klinik sendromlar (örneğin Angelman sendromu) semptomatik olarak kategorize edilmiştir ancak bunların idiyopatik kategorisine dahil edilmesi tartışılmıştır. Epilepsilerin ve özellikle epilepsi sendromlarının sınıflandırılması, araştırmalardaki ilerlemelerle değişecektir. ⓘ
Testler
Bir elektroensefalogram (EEG), nöbet riskinin arttığını düşündüren beyin aktivitesini göstermede yardımcı olabilir. Sadece semptomlar temelinde epileptik nöbet geçirme olasılığı olan kişiler için önerilir. Epilepsi tanısında elektroensefalografi, mevcut nöbet veya sendrom türünü ayırt etmeye yardımcı olabilir. Çocuklarda, bir uzman tarafından belirtilmediği sürece tipik olarak yalnızca ikinci bir nöbetten sonra gereklidir. Tanıyı dışlamak için kullanılamaz ve hastalığı olmayanlarda yanlışlıkla pozitif olabilir. Bazı durumlarda EEG'nin etkilenen kişi uyurken veya uykusuzken yapılması faydalı olabilir. ⓘ
Beyin ve çevresindeki yapısal sorunları tespit etmek için ilk ateşli olmayan nöbetten sonra CT taraması ve MRI ile tanısal görüntüleme önerilir. BT'nin daha hassas ve daha kolay ulaşılabilir olduğu kanama şüphesi dışında MR genellikle daha iyi bir görüntüleme testidir. Nöbet geçirerek acil servise başvuran ancak hızla normale dönen kişilerde görüntüleme testleri daha sonra yapılabilir. Bir kişinin daha önce görüntüleme ile epilepsi tanısı varsa, daha sonra nöbetler olsa bile görüntülemenin tekrarlanması genellikle gerekli değildir. ⓘ
Yetişkinler için elektrolit, kan şekeri ve kalsiyum seviyelerinin test edilmesi, bunlarla ilgili sorunları neden olarak ekarte etmek için önemlidir. Elektrokardiyogram kalp ritmiyle ilgili sorunları ekarte edebilir. Lomber ponksiyon merkezi sinir sistemi enfeksiyonunu teşhis etmek için faydalı olabilir ancak rutin olarak gerekli değildir. Çocuklarda idrar biyokimyası ve metabolik bozuklukları araştıran kan testleri gibi ek testler gerekebilir. EEG ve nörogörüntüleme ile birlikte, genetik testler epilepsi için en önemli tanı tekniklerinden biri haline gelmektedir, çünkü hem çocuklarda hem de yetişkinlerde ciddi epilepsili vakaların önemli bir kısmında tanıya ulaşılabilir. Genetik testi negatif olanlar için, bazılarında 2-3 yıl sonra önceki genetik çalışmaların tekrarlanması veya yeniden analiz edilmesi önemli olabilir. ⓘ
Bir nöbeti takip eden ilk 20 dakika içinde yüksek bir kan prolaktin seviyesi, psikojenik epileptik olmayan nöbetin aksine bir epileptik nöbeti doğrulamaya yardımcı olabilir. Serum prolaktin seviyesi fokal nöbetleri tespit etmek için daha az yararlıdır. Eğer normalse epileptik nöbet hala mümkündür ve serum prolaktin epileptik nöbetleri senkoptan ayırmaz. Epilepsi tanısının rutin bir parçası olarak önerilmemektedir. ⓘ
Ayırıcı tanı
Epilepsi teşhisi zor olabilir. Senkop, hiperventilasyon, migren, narkolepsi, panik atak ve psikojenik epileptik olmayan nöbetler (PNES) dahil olmak üzere bir dizi başka durum nöbetlere çok benzer belirti ve semptomlar gösterebilir. Özellikle bir senkopa kısa bir konvülsiyon atağı eşlik edebilir. Genellikle kabus olarak yanlış teşhis edilen nokturnal frontal lob epilepsisi bir parasomni olarak düşünülmüş ancak daha sonra bir epilepsi sendromu olarak tanımlanmıştır. Hareket bozukluğu paroksismal diskinezi atakları epileptik nöbetler için alınabilir. Bir damla atağının nedeni, diğerlerinin yanı sıra, bir atonik nöbet olabilir. ⓘ
Çocuklarda kolayca epileptik nöbetlerle karıştırılan ancak öyle olmayan davranışlar olabilir. Bunlar arasında nefes tutma nöbetleri, yatak ıslatma, gece terörü, tikler ve titreme nöbetleri sayılabilir. Gastroözofageal reflü, bebeklerde tonik-klonik nöbetlerle karıştırılabilecek sırtın kavislenmesine ve başın yana doğru bükülmesine neden olabilir. ⓘ
Yanlış tanı sıktır (vakaların yaklaşık %5 ila 30'unda görülür). Farklı çalışmalar, görünürde tedaviye dirençli epilepside nöbet benzeri atakların birçok vakada kardiyovasküler bir nedeni olduğunu göstermiştir. Epilepsi kliniklerinde görülen kişilerin yaklaşık %20'sinde PNES vardır ve PNES olanların yaklaşık %10'unda epilepsi de vardır; daha fazla test yapmadan sadece nöbet atağına dayanarak ikisini ayırmak genellikle zordur. ⓘ
Önleme
Birçok vaka önlenebilir olmasa da, kafa travmalarını azaltma, doğum sırasında iyi bakım sağlama ve domuz tenyası gibi çevresel parazitleri azaltma çabaları etkili olabilir. Orta Amerika'nın bir bölgesinde domuz tenyası oranlarını azaltma çabaları, yeni epilepsi vakalarında %50 azalma ile sonuçlanmıştır. ⓘ
Komplikasyon
Epilepsi nöbeti belirli zamanlarda ortaya çıktığında tehlikeli olabilir. Boğulma ve araba kazası geçirme olasılığı daha yüksektir. Nöbet hamilelik sırasında ortaya çıktığında da tehlikelidir. Bazı anti-epileptik ilaçlar doğum kusurları riskini artırır. Epilepsisi olan kişilerin psikolojik sorunlara sahip olma olasılığının daha yüksek olduğu da tespit edilmiştir. Diğer komplikasyonlar arasında aspirasyon pnömonisi ve öğrenme güçlüğü sayılabilir. ⓘ
Yönetim
Epilepsi genellikle ikinci bir nöbet geçirildiğinde günlük ilaçlarla tedavi edilirken, sonraki nöbetler için yüksek risk taşıyanlarda ilk nöbetten sonra ilaç tedavisine başlanabilir. Kişilerin durumlarını kendi kendilerine yönetmelerini desteklemek faydalı olabilir. İlaca dirençli vakalarda, özel bir diyet, nörostimülatör implantasyonu veya beyin cerrahisi dahil olmak üzere farklı yönetim seçeneklerine bakılabilir. ⓘ
İlk yardım
Aktif tonik-klonik nöbeti olan kişileri yan yatırmak ve iyileşme pozisyonuna getirmek sıvıların akciğerlere gitmesini önlemeye yardımcı olur. Ağza parmak, ısırma bloğu veya dil bastırıcı koymak kişinin kusmasına veya kurtarıcının ısırılmasına neden olabileceğinden tavsiye edilmez. Kişinin kendine daha fazla zarar vermesini önlemek için çaba gösterilmelidir. Spinal önlemler genellikle gerekli değildir. ⓘ
Nöbet 5 dakikadan uzun sürerse veya bir saat içinde ikiden fazla nöbet geçirilirse ve bu nöbetler arasında normal bilinç düzeyine dönülmezse status epileptikus olarak bilinen tıbbi bir acil durum olarak kabul edilir. Bu durumda hava yolunu açık tutmak ve korumak için tıbbi yardım gerekebilir; nazofaringeal hava yolu bunun için yararlı olabilir. Evde uzun süreli nöbetler için önerilen ilk ilaç ağız içine yerleştirilen midazolamdır. Diazepam rektal olarak da kullanılabilir. Hastanede intravenöz lorazepam tercih edilir. İki doz benzodiazepin etkili olmazsa fenitoin gibi diğer ilaçlar önerilir. İlk tedaviye yanıt vermeyen konvülsif status epileptikus tipik olarak yoğun bakım ünitesine kabul edilmeyi ve tiyopenton veya propofol gibi daha güçlü ajanlarla tedavi edilmeyi gerektirir. ⓘ
İlaçlar
Epilepsinin temel tedavisi, muhtemelen kişinin tüm yaşamı boyunca antikonvülsan ilaçlardır. Antikonvülsan seçimi nöbet tipine, epilepsi sendromuna, kullanılan diğer ilaçlara, diğer sağlık sorunlarına ve kişinin yaşı ile yaşam tarzına bağlıdır. Başlangıçta tek bir ilaç önerilir; bu etkili olmazsa, tek bir başka ilaca geçilmesi önerilir. Aynı anda iki ilaç ancak tek bir ilaç işe yaramazsa önerilir. Yaklaşık yarısında ilk ilaç etkilidir; yaklaşık %13'ünde ikinci bir tek ilaç yardımcı olur ve üçüncü veya aynı anda iki ilaç %4'üne daha yardımcı olabilir. İnsanların yaklaşık %30'u antikonvülsan tedaviye rağmen nöbet geçirmeye devam eder. ⓘ
Fenitoin, karbamazepin ve valproat dahil olmak üzere bir dizi ilaç mevcuttur. Kanıtlar fenitoin, karbamazepin ve valproatın hem fokal hem de jeneralize nöbetlerde eşit derecede etkili olabileceğini göstermektedir. Kontrollü salınımlı karbamazepin, hemen salınımlı karbamazepin kadar iyi çalışıyor gibi görünmektedir ve daha az yan etkiye sahip olabilir. Son zamanlarda, Nux vomica ve Cicuta virosa'nın önemli anti-epileptik etkiler ürettiği ve hiçbir yan etkisi olmadığı gösterilmiştir. Bu, nüfusun büyük bir kesimi için çok yararlı olabilir. Birleşik Krallık'ta fokal nöbetler için karbamazepin veya lamotrijin birinci basamak tedavi olarak önerilmekte, maliyet ve yan etkiler nedeniyle levetirasetam ve valproat ikinci basamak tedavi olarak sunulmaktadır. Valproat, jeneralize nöbetler için birinci basamakta, lamotrijin ise ikinci basamakta önerilmektedir. Absans nöbetleri olanlarda etosüksimid veya valproat önerilir; valproat özellikle miyoklonik nöbetlerde ve tonik veya atonik nöbetlerde etkilidir. Nöbetler belirli bir tedavi ile iyi kontrol altına alınıyorsa, kandaki ilaç seviyelerini rutin olarak kontrol etmek genellikle gerekli değildir. ⓘ
En ucuz antikonvülzan, yılda yaklaşık 5 ABD doları ile fenobarbitaldir. Dünya Sağlık Örgütü bu ilacı gelişmekte olan ülkelerde birinci basamak olarak önermektedir ve bu ülkelerde yaygın olarak kullanılmaktadır. Ancak bazı ülkelerde kontrollü ilaç olarak etiketlendiği için erişim zor olabilir. ⓘ
İlaçlardan kaynaklanan advers etkiler, verilerin nasıl ve kimden toplandığına bağlı olarak, insanların %10 ila 90'ında rapor edilmektedir. Yan etkilerin çoğu dozla ilişkili ve hafiftir. Bazı örnekler arasında ruh hali değişiklikleri, uyku hali veya yürüyüşte dengesizlik sayılabilir. Bazı ilaçların kızarıklık, karaciğer toksisitesi veya kemik iliğinin baskılanması gibi dozla ilgili olmayan yan etkileri vardır. İnsanların dörtte biri yan etkiler nedeniyle tedaviyi bırakmaktadır. Bazı ilaçlar hamilelikte kullanıldığında doğum kusurları ile ilişkilidir. Valproat, fenitoin, karbamazepin, fenobarbital ve gabapentin gibi yaygın olarak kullanılan ilaçların çoğunun, özellikle ilk üç aylık dönemde kullanıldığında, doğum kusurları riskinde artışa neden olduğu bildirilmiştir. Buna rağmen, tedavi genellikle etkili olduğunda devam ettirilir, çünkü tedavi edilmeyen epilepsi riskinin ilaçların riskinden daha büyük olduğuna inanılır. Antiepileptik ilaçlar arasında levetirasetam ve lamotrijin doğum kusurlarına neden olma açısından en düşük riski taşıyor gibi görünmektedir. ⓘ
İki ila dört yıl boyunca nöbet geçirmeyen bazı kişilerde ilaçları yavaşça kesmek makul olabilir; ancak, insanların yaklaşık üçte birinde, çoğunlukla ilk altı ay içinde olmak üzere, bir nüks görülür. Çocukların yaklaşık %70'inde ve yetişkinlerin %60'ında ilacı kesmek mümkündür. Nöbetleri iyi kontrol edilen kişilerde ilaç seviyelerinin ölçülmesine genellikle gerek yoktur. ⓘ
Ameliyat
Epilepsi cerrahisi, diğer tedavilere rağmen sorun olmaya devam eden fokal nöbetleri olan kişiler için bir seçenek olabilir. Bu diğer tedaviler en azından iki veya üç ilacın denenmesini içerir. Ameliyatın amacı nöbetlerin tamamen kontrol altına alınmasıdır ve vakaların %60-70'inde bu başarılabilir. Yaygın prosedürler arasında anterior temporal lob rezeksiyonu yoluyla hipokampusun kesilmesi, tümörlerin çıkarılması ve neokorteksin bazı kısımlarının çıkarılması yer alır. Korpus kallosotomi gibi bazı prosedürler, durumu tedavi etmekten ziyade nöbet sayısını azaltmak amacıyla denenir. Ameliyatı takiben, birçok vakada ilaçlar yavaşça geri çekilebilir. ⓘ
Ameliyat için aday olmayanlarda nörostimülasyon başka bir seçenek olabilir. İlaçlara yanıt vermeyenlerde üç tür kullanılmıştır: vagus siniri stimülasyonu, anterior talamik stimülasyon ve kapalı döngü duyarlı stimülasyon. ⓘ
Diyet
Ketojenik diyetin (yüksek yağlı, düşük karbonhidratlı, yeterli proteinli) nöbet sayısını azalttığına ve bazılarında nöbetleri ortadan kaldırdığına dair umut verici kanıtlar vardır; ancak daha fazla araştırma gereklidir. İlaçlarla düzelmeyen epilepsisi olan ve ameliyatın bir seçenek olmadığı kişilerde makul bir seçenektir. Yaklaşık %10'u etkinlik ve tolere edilebilirlik sorunları nedeniyle birkaç yıl diyette kalmaktadır. Yan etkiler %30 oranında mide ve bağırsak sorunlarını içerir ve kalp hastalığı ile ilgili uzun vadeli endişeler vardır. Daha az radikal diyetlerin tolere edilmesi daha kolaydır ve etkili olabilir. Bu diyetin neden işe yaradığı belirsizdir. Çölyak hastalığı veya çölyak dışı gluten hassasiyeti ve oksipital kalsifikasyonları olan kişilerde glutensiz diyet nöbet sıklığını azaltabilir. ⓘ
Diğer
Kaçınma terapisi, tetikleyicileri en aza indirmeyi veya ortadan kaldırmayı içerir. Örneğin, ışığa karşı hassas olanlar küçük bir televizyon kullanarak, video oyunlarından kaçınarak veya koyu renkli gözlükler takarak başarılı olabilirler. İlaçlara yanıt vermeyen kişilerde EEG dalgalarına dayanan operant tabanlı biofeedback bazı desteklere sahiptir. Ancak psikolojik yöntemler ilaçların yerine kullanılmamalıdır. ⓘ
Egzersizin nöbetleri önlemek için yararlı olabileceği öne sürülmüştür ve bu iddiayı destekleyen bazı veriler bulunmaktadır. Genellikle nöbet köpeği olarak adlandırılan bazı köpekler, nöbet sırasında veya sonrasında yardımcı olabilir. Köpeklerin nöbetleri meydana gelmeden önce tahmin etme yeteneğine sahip olup olmadığı açık değildir. ⓘ
Epilepside diğer tedavilerle birlikte psikolojik müdahalelerin kullanımını destekleyen orta kalitede kanıtlar vardır. Bu, yaşam kalitesini artırabilir, duygusal refahı geliştirebilir ve yetişkinlerde ve ergenlerde yorgunluğu azaltabilir. Psikolojik müdahaleler, öz yönetimi ve bağlılığı teşvik ederek bazı bireyler için nöbet kontrolünü de iyileştirebilir. ⓘ
Diğer ilaçlarla iyi kontrol edilemeyenlerde bir ek tedavi olarak, kannabidiol bazı çocuklarda yararlı görünmektedir. FDA 2018 yılında bu ürünü Lennox-Gastaut sendromu ve Dravet sendromu için onaylamıştır. ⓘ
Hem yetişkinlerde hem de çocuklarda ilaca dirençli nöbetlerin başarılı tedavisi için deksametazon kullanımına ilişkin birkaç çalışma vardır ⓘ
Hamilelikte
Doğurganlık çağındaki kadınlarda antiepileptik ilaçların kullanımı, fetüs üzerindeki olası yan etkilerin kontrolsüz nöbetlerden kaynaklanan riske karşı dengelenmesi açısından büyük bir endişe kaynağıdır. AEİ'lerin kullanımı intrauterin büyüme geriliği, majör konjenital malformasyonlar ve gelişimsel (nörobilişsel) ve davranışsal sorunlar gibi teratojenik etkileri beraberinde getirmektedir ve bunların AEİ'lere başlanırken ve gebelik planlanmadan önce hasta ile tartışılması gerekmektedir. Epilepsili kadınların çoğu güvenli ve etkili bir tedavi almakta ve normal çocuk sahibi olmaktadır, ancak riskler de mevcuttur. Epilepsiye Karşı Uluslararası Birlik, kadınlar ve epilepsi üzerine bir görev gücü oluşturmuş ve gelecekte daha kesin kanıtlar elde edilene kadar tedavi kararlarına rehberlik edecek fikir birliği önerileri yayınlamıştır. ⓘ
Alternatif tıp
Akupunktur, rutin vitaminler ve yoga da dahil olmak üzere alternatif tıbbın epilepside kullanımını destekleyen güvenilir kanıtlar yoktur. Melatonin, 2016 itibariyle, kanıtlarla yeterince desteklenmemektedir. Çalışmaların metodolojik kalitesi düşüktür ve kesin sonuçlara varmak mümkün değildir. ⓘ
İlaca dirençli epilepsi için çeşitli takviyelerin (çeşitli kanıt güvenilirliklerine sahip) yararlı olduğu bildirilmiştir. Bunlar arasında yüksek doz Omega-3, berberin, Manuka balı, Reishi ve Aslan Yelesi mantarları, kurkumin, E vitamini, koenzim Q-10 ve resveratrol bulunmaktadır. Bunların işe yaramasının nedeni (teoride), epilepsiye katkıda bulunan ana mekanizmalardan ikisi olan iltihaplanmayı veya oksidatif stresi azaltmalarıdır. ⓘ
Prognoz
Epilepsi genellikle tedavi edilemez, ancak ilaç tedavisi vakaların yaklaşık %70'inde nöbetleri etkili bir şekilde kontrol edebilir. Yaygın nöbet geçirenlerin %80'inden fazlası ilaçlarla iyi bir şekilde kontrol altına alınabilirken, fokal nöbet geçirenlerin yalnızca %50'sinde bu durum geçerlidir. Uzun vadeli sonucun bir belirleyicisi, ilk altı ayda meydana gelen nöbet sayısıdır. Kötü sonuç riskini artıran diğer faktörler arasında ilk tedaviye çok az yanıt alınması, genelleşmiş nöbetler, ailede epilepsi öyküsü, psikiyatrik sorunlar ve EEG'de genelleşmiş epileptiform aktiviteyi temsil eden dalgalar yer almaktadır. Gelişmekte olan dünyada insanların %75'i ya tedavi edilmemekte ya da uygun şekilde tedavi edilmemektedir. Afrika'da %90'ı tedavi görmemektedir. Bu kısmen uygun ilaçların mevcut olmaması veya çok pahalı olmasıyla ilgilidir. ⓘ
Ölüm oranı
Epilepsisi olan kişilerin ölüm riski artmaktadır. Bu artış genel nüfusa göre 1,6 ila 4,1 kat daha fazladır. Epilepsi kaynaklı ölümlerde en büyük artış yaşlılar arasındadır. Nedeni bilinmeyen epilepsisi olanlarda risk artışı çok azdır. ⓘ
Mortalite genellikle şunlarla ilişkilidir: nöbetlerin altta yatan nedeni, status epileptikus, intihar, travma ve epilepside ani beklenmedik ölüm (SUDEP). Status epileptikustan ölüm, ilaçların eksik dozlarından ziyade öncelikle altta yatan bir sorundan kaynaklanmaktadır. Epilepsisi olanlarda intihar riski 2 ila 6 kat daha yüksektir; bunun nedeni belirsizdir. SUDEP kısmen jeneralize tonik-klonik nöbetlerin sıklığıyla ilişkili görünmektedir ve epilepsiye bağlı ölümlerin yaklaşık %15'inden sorumludur; bu riskin nasıl azaltılacağı belirsizdir. ⓘ
Birleşik Krallık'ta ölümlerin %40-60'ının muhtemelen önlenebilir olduğu tahmin edilmektedir. Gelişmekte olan ülkelerde birçok ölüm, düşme veya status epileptikusa yol açan tedavi edilmemiş epilepsiden kaynaklanmaktadır. ⓘ
Epidemiyoloji
Epilepsi, 2015 yılı itibariyle yaklaşık 39 milyon kişiyi etkileyen en yaygın ciddi nörolojik bozukluklardan biridir. 20 yaşına kadar nüfusun %1'ini, 75 yaşına kadar ise %3'ünü etkilemektedir. Erkeklerde kadınlara göre daha sık görülmekle birlikte genel fark azdır. Hastalığa sahip olanların çoğu (%80) düşük gelirli toplumlarda veya gelişmekte olan ülkelerde yaşamaktadır. ⓘ
Aktif epilepsinin tahmini prevalansı (2012 itibariyle) 1.000'de 3-10 arasındadır ve aktif epilepsi, son beş yıl içinde en az bir provoke edilmemiş nöbet geçiren epilepsili kişi olarak tanımlanmaktadır. Epilepsi her yıl gelişmiş ülkelerde 100.000'de 40-70, gelişmekte olan ülkelerde ise 100.000'de 80-140 kişide başlamaktadır. Yoksulluk bir risktir ve hem yoksul bir ülkeden olmayı hem de kişinin kendi ülkesindeki diğer kişilere göre yoksul olmasını içerir. Gelişmiş ülkelerde epilepsi genellikle ya gençlerde ya da yaşlılarda başlar. Gelişmekte olan ülkelerde ise travma ve bulaşıcı hastalık oranlarının daha yüksek olması nedeniyle büyük çocuklarda ve genç yetişkinlerde daha sık görülmektedir. Gelişmiş ülkelerde 1970'ler ile 2003 yılları arasında bir yılda görülen vaka sayısı çocuklarda azalmış, yaşlılarda ise artmıştır. Bu durum kısmen yaşlılarda inme sonrası hayatta kalmanın daha iyi olmasına bağlanmaktadır. ⓘ
Tarihçe

En eski tıbbi kayıtlar, epilepsinin en azından kayıtlı tarihin başlangıcından beri insanları etkilediğini göstermektedir. Antik tarih boyunca hastalığın ruhani bir durum olduğu düşünülmüştür. Dünyanın en eski epileptik nöbet tanımı Akadca (antik Mezopotamya'da kullanılan bir dil) bir metinden gelmektedir ve MÖ 2000 civarında yazılmıştır. Metinde tarif edilen kişiye bir ay tanrısının etkisi altında olduğu teşhisi konmuş ve bir şeytan çıkarma ayini uygulanmıştır. Epileptik nöbetler Hammurabi Kanunları'nda (MÖ 1790 civarı) satın alınan bir kölenin para iadesi için geri gönderilme nedeni olarak listelenmiştir ve Edwin Smith Papirüsü'nde (MÖ 1700 civarı) epileptik konvülsiyon geçiren bireylerin vakaları anlatılmaktadır. ⓘ
Hastalığın kendisi hakkında bilinen en eski ayrıntılı kayıt, MÖ 1067-1046 yıllarına ait bir Babil çivi yazısı tıp metni olan Sakikku'da yer almaktadır. Bu metin belirti ve semptomları vermekte, tedaviyi ve olası sonuçları detaylandırmakta ve farklı nöbet türlerinin birçok özelliğini tanımlamaktadır. Babilliler hastalığın doğası hakkında biyomedikal bir anlayışa sahip olmadıklarından, nöbetleri kötü ruhların ele geçirmesine bağlamış ve bu durumun ruhani yollarla tedavi edilmesi çağrısında bulunmuşlardır. MÖ 900 civarında Punarvasu Atreya epilepsiyi bilinç kaybı olarak tanımlamış; bu tanım Ayurveda metni Charaka Samhita'ya (yaklaşık MÖ 400) taşınmıştır. ⓘ
Eski Yunanlılar hastalık hakkında çelişkili görüşlere sahipti. Epilepsiyi bir tür ruhsal ele geçirilme olarak düşünmüşler ama aynı zamanda bu durumu deha ve ilahi olanla ilişkilendirmişlerdir. Bu hastalığa verdikleri isimlerden biri de kutsal hastalıktı (ἠ ἱερὰ νόσος). Epilepsi Yunan mitolojisinde yer alır: kendilerini üzenlere musallat olan Ay tanrıçaları Selene ve Artemis ile ilişkilendirilir. Yunanlılar Julius Caesar ve Herkül gibi önemli figürlerin bu hastalığa sahip olduğunu düşünmüşlerdir. Bu ilahi ve ruhani görüşün dikkate değer istisnası Hipokrat okuluydu. MÖ beşinci yüzyılda Hipokrat, hastalığa ruhların neden olduğu fikrini reddetti. Kutsal Hastalık Üzerine adlı dönüm noktası niteliğindeki çalışmasında, epilepsinin kökeninin ilahi olmadığını ve bunun yerine beyinden kaynaklanan tıbbi olarak tedavi edilebilir bir sorun olduğunu öne sürmüştür. Hastalığa kutsal bir neden atfedenleri batıl büyülere inanarak cehaleti yaymakla suçlamıştır. Hipokrat, kalıtımın bir neden olarak önemli olduğunu öne sürmüş, hastalığın erken yaşta ortaya çıkması halinde daha kötü sonuçlar doğuracağını belirtmiş ve fiziksel özelliklerin yanı sıra bununla ilişkili toplumsal utanca da dikkat çekmiştir. Bu hastalıktan kutsal hastalık olarak bahsetmek yerine, tonik-klonik nöbetler için kullanılan modern grand mal terimine yol açan büyük hastalık terimini kullanmıştır. Hastalığın fiziksel kökenlerini detaylandıran çalışmalarına rağmen, görüşü o dönemde kabul görmedi. Kötü ruhlar en azından 17. yüzyıla kadar suçlanmaya devam etmiştir. ⓘ
Antik Roma'da insanlar hastalığa yakalanmış birinin kullandığı çanak çömlekle yiyip içmezlerdi. Dönemin insanları, sorunun kendilerini etkilemesini engelleyeceğine inanarak göğüslerine tükürürlerdi. Apuleius ve diğer antik hekimlere göre, epilepsiyi tespit etmek için, dumanı nöbeti tetikleyecek bir parça gagat yakmak yaygındı. Bazen de, belki de ışığa duyarlı epilepsiye bir gönderme olarak, dönen bir çömlekçi çarkı kullanılırdı. ⓘ
Çoğu kültürde epilepsili kişiler damgalanmış, dışlanmış ve hatta hapsedilmiştir. Yirminci yüzyılın ikinci yarısına kadar Tanzanya'da ve Afrika'nın diğer bölgelerinde epilepsi kötü ruhlar tarafından ele geçirilme, büyücülük veya zehirlenme ile ilişkilendirilmiş ve birçok kişi tarafından bulaşıcı olduğuna inanılmıştır. Modern nörolojinin doğduğu yer olan Salpêtrière'de Jean-Martin Charcot epilepsili insanları akıl hastaları, kronik frengi hastaları ve cezai ehliyeti olmayan delilerle yan yana bulmuştur. Antik Roma'da epilepsi morbus comitialis ('toplantı salonunun hastalığı') olarak bilinir ve tanrıların bir laneti olarak görülürdü. Kuzey İtalya'da epilepsi bir zamanlar geleneksel olarak Aziz Valentine'in hastalığı olarak bilinirdi. ⓘ
19. yüzyılın ortalarında ilk etkili nöbet önleyici ilaç olan bromür kullanılmaya başlandı. İlk modern tedavi olan fenobarbital 1912'de geliştirilmiş, fenitoin ise 1938'de kullanıma girmiştir. ⓘ
Toplum ve kültür
Stigma
Stigma, epilepsi hastaları tarafından dünyanın her yerinde yaygın olarak yaşanmaktadır. İnsanları ekonomik, sosyal ve kültürel olarak etkileyebilir. Hindistan ve Çin'de epilepsi, evliliğin reddedilmesi için bir gerekçe olarak kullanılabilmektedir. Bazı bölgelerde insanlar hala epilepsi hastalarının lanetli olduğuna inanmaktadır. Tanzanya ve Uganda gibi Afrika'nın bazı bölgelerinde epilepsinin kötü ruhlar tarafından ele geçirilme, büyücülük veya zehirlenme ile ilişkili olduğu iddia edilir ve birçok kişi tarafından yanlış bir şekilde bulaşıcı olduğuna inanılır. Birleşik Krallık'ta 1971'den önce epilepsi evliliğin iptali için gerekçe olarak görülüyordu. Bu damgalama epilepsi hastası olan bazı kişilerin nöbet geçirdiklerini inkar etmelerine neden olabilmektedir. ⓘ
Ekonomi
Nöbetler Amerika Birleşik Devletleri'nde yaklaşık bir milyar dolarlık doğrudan ekonomik maliyete yol açmaktadır. Epilepsi, 2004 yılında Avrupa'da yaklaşık 15,5 milyar Euro'luk ekonomik maliyete yol açmıştır. Hindistan'da epilepsinin 1,7 milyar ABD doları veya GSYİH'nin %0,5'i kadar maliyete yol açtığı tahmin edilmektedir. Amerika Birleşik Devletleri'nde acil servis ziyaretlerinin yaklaşık %1'inin (çocuklar için acil servislerde %2) nedenidir. ⓘ
Araçlar
Epilepsisi olanların motorlu taşıt çarpışmasına karışma riski yaklaşık iki kat daha fazladır ve bu nedenle dünyanın birçok bölgesinde araç kullanmalarına izin verilmez veya yalnızca belirli koşullar yerine getirildiğinde araç kullanabilirler. En azından bir çalışma, motorlu taşıt kazalarının çoğunun epilepsi başlangıcında motor nöbetleri olanların aksine tanı konmamış motor olmayan nöbetleri olanlarda meydana geldiğini gösterdiğinden, tanısal gecikmenin potansiyel olarak önlenebilir bazı motorlu taşıt çarpışmalarının bir nedeni olduğu öne sürülmüştür. Bazı yerlerde hekimlerin, bir kişinin nöbet geçirip geçirmediğini ruhsat veren kuruma bildirmeleri kanunen zorunlu iken, diğerlerinde bu zorunluluk sadece söz konusu kişiyi kendisinin bildirmesi için teşvik etmeleridir. Hekim raporlamasını zorunlu kılan ülkeler arasında İsveç, Avusturya, Danimarka ve İspanya bulunmaktadır. Bireyin bildirimde bulunmasını zorunlu kılan ülkeler arasında Birleşik Krallık ve Yeni Zelanda yer almaktadır ve hekimler bireyin henüz bildirimde bulunmadığına inanırlarsa bildirimde bulunabilirler. Kanada, Amerika Birleşik Devletleri ve Avustralya'da raporlama ile ilgili gereklilikler eyalete göre değişmektedir. Nöbetler iyi kontrol ediliyorsa çoğu kişi araç kullanmaya izin verilmesinin makul olduğunu düşünmektedir. Bir kişinin araç kullanabilmesi için nöbetsiz geçirmesi gereken süre ülkeden ülkeye değişmektedir. Birçok ülkede bir ila üç yıl arasında nöbetsiz kalma şartı aranmaktadır. Amerika Birleşik Devletleri'nde nöbet geçirmeden geçirilmesi gereken süre her eyalet tarafından belirlenir ve üç ay ile bir yıl arasındadır. ⓘ
Epilepsi veya nöbet geçirenlerin pilot lisansı almaları genellikle reddedilir. Kanada'da bir kişi birden fazla nöbet geçirmemişse, diğer tüm testler normalse beş yıl sonra sınırlı bir lisans için değerlendirilebilir. Ateşli nöbetler ve uyuşturucuya bağlı nöbetler geçirenler de değerlendirmeye alınabilir. Amerika Birleşik Devletleri'nde Federal Havacılık İdaresi epilepsisi olanların ticari pilot lisansı almasına izin vermemektedir. Nadiren, izole bir nöbet veya ateşli nöbet geçirmiş ve ilaç kullanmadan yetişkinliğe kadar nöbetsiz kalmış kişiler için istisnalar yapılabilir. Birleşik Krallık'ta tam ulusal özel pilot lisansı için profesyonel sürücü ehliyeti ile aynı standartlar gerekmektedir. Bunun için on yıl boyunca ilaç kullanmadan nöbet geçirmemiş olmak gerekmektedir. Bu gerekliliği karşılamayanlar, beş yıl boyunca nöbet geçirmedikleri takdirde kısıtlı bir lisans alabilirler. ⓘ
Destek kuruluşları
Epilepsiden etkilenen kişilere ve ailelere destek sağlayan kuruluşlar vardır. Dünya Sağlık Örgütü, Epilepsiye Karşı Uluslararası Birlik ve Uluslararası Epilepsi Bürosu'nun ortak çabası olan Gölgelerin Dışında kampanyası uluslararası alanda yardım sağlamaktadır. Amerika Birleşik Devletleri'nde Epilepsi Vakfı, bu hastalığa sahip olanların kabulünü, toplumda işlev görme becerilerini ve bir tedavi için araştırmaları teşvik etmek için çalışan ulusal bir kuruluştur. Epilepsi Vakfı, bazı hastaneler ve bazı bireyler de Amerika Birleşik Devletleri'nde destek grupları yürütmektedir. Avustralya'da Epilepsi Vakfı, epilepsi ile yaşayan insanlar için destek sağlamakta, eğitim ve öğretim vermekte ve araştırmalara fon sağlamaktadır. ⓘ
Uluslararası Epilepsi Günü (Dünya Epilepsi Günü) 2015 yılında başlamıştır ve Şubat ayının ikinci Pazartesi günü gerçekleşmektedir. ⓘ
Epilepsi için dünya çapında farklı bir epilepsi farkındalık günü olan Mor Gün, 2008 yılında Cassidy Megan adlı dokuz yaşındaki bir Kanadalı tarafından başlatılmıştır ve her yıl 26 Mart'ta kutlanmaktadır. ⓘ
Araştırma
Nöbet tahmini ve modellemesi
Nöbet tahmini, epileptik nöbetleri ortaya çıkmadan önce EEG'ye dayalı olarak tahmin etme girişimlerini ifade eder. 2011 yılı itibariyle nöbetleri tahmin etmek için etkili bir mekanizma geliştirilmemiştir. Nöbetlere neden olabilecek olaylara tekrar tekrar maruz kalmanın sonunda daha kolay nöbetlere neden olduğu Kindling, epilepsinin hayvan modellerini oluşturmak için kullanılmıştır. Literatürde yer alan hipotezlerden biri inflamatuar yolaklara dayanmaktadır. Bu mekanizmayı destekleyen çalışmalar, inflamatuar, glikolipid ve oksidatif faktörlerin epilepsi hastalarında, özellikle de yaygın epilepsisi olanlarda daha yüksek olduğunu ortaya koymuştur. ⓘ
Gelecekteki potansiyel tedaviler
Bazı epilepsi türlerinde gen tedavisi üzerinde çalışılmaktadır. İntravenöz immünoglobulinler gibi bağışıklık fonksiyonunu değiştiren ilaçlar kanıtlarla yeterince desteklenmemektedir. Noninvaziv stereotaktik radyocerrahi, 2012 itibariyle belirli epilepsi türleri için standart cerrahi ile karşılaştırılmaktadır. ⓘ
Diğer hayvanlar
Epilepsi, köpekler ve kediler de dahil olmak üzere bir dizi başka hayvanda da görülür; aslında köpeklerde en yaygın beyin rahatsızlığıdır. Tipik olarak köpeklerde fenobarbital veya bromür ve kedilerde fenobarbital gibi antikonvülsanlarla tedavi edilir. Köpeklerde imepitoin de kullanılmaktadır. Atlarda jeneralize nöbetleri teşhis etmek oldukça kolayken, jeneralize olmayan nöbetlerde daha zor olabilir ve EEG'ler yararlı olabilir. ⓘ
Çeşitleri
Kompleks parsiyel nöbetler
Basit parsiyel nöbetlere bilinç bozukluğu eşlik ettiğinde kompleks parsiyel nöbetler teriminin kullanılması önerilir. Duyusal nöbetlerde parsiyel epileptik nöbetlerden farklı olarak hissedilenler basit ışık çakması veya şekilsiz bir görüntü yerine hastanın geçmiş yaşamından bir sahne, görüntüleri, sesleri, kokuları, lezzetleri, duygularıyla tekrar yaşanır. Fakat hastalar hissettikleri şeylerin gerçekle bağdaşmadığının bilincindedirler. ⓘ
Belirtileri
Epilepsi belirtileri her kişide farklı seyreder. Belirtilerin hepsi görülmeyebilir. ⓘ
Bazıları:
- Bilinç ve %30 hafıza kaybı,
- Aşırı unutkanlık,
- Stres,
- Kendini yaralama ve etlerini yolma,
- Belli mesafede ara verme ve yeni döneme girme,
- Çift görme ve baş dönmesi,
- Bayılma,
- Bunalıma girme,
- Duygusal hareketler,
- Titreme, yere düşme,
- Halüsinasyon,
- Radyasyon ortamda durma tehlike ve nöbetinde %40 tekrar edilmesi (Uzak durulması nöbetin süresini şiddetini azaltır ve hafifletir),
- Otururken uzaklara dalma,
- Nefes darlığı, nefes kesilmesi,
- Dokularda ve yüzde morarma,
- Aşırı tükürük salgılanması,
- İdrar kaçırma,
- Hareketlerini kontrol edememe,
- Kriz sonrası şaşkınlık, uyku hâli,
- Korku aşırı, sinirlilik, dalgınlık,
- Burun akıntısı ve kanaması,
- Dudakta ve ağız içinde uçuklamalar,
- Kokuya hassasiyet,
- Sigara ortamında kalınması sonucu yaşanabilecek damar tıkanıklığı. ⓘ
Ayrıca, durumu kritik olanların araca binmesi beyindeki zedelenme veya hasar gören noktanın beyin fonksiyonlarının yer değiştirmesine ve zedelenen noktanın çalışmamasına sebep olur. ⓘ
İlkyardım
- Kişi güvenli bir yere yan şekilde yatırılır. Etrafındaki eşyalar çarpma tehlikesine karşı uzaklaştırılır.
- Başı yere çarpmasın diye el yardımıyla desteklenir.
- Kesinlikle soğan, kolonya gibi şeyler koklatılmaz.
- Kişinin hareketleri durdurulmaya çalışılmamalıdır. Bilinçsiz yapıldığından ne kadar uğraşılsa da bir yararı olmayacaktır.
- Üzerindeki sıkı giysiler gevşetilir, çıkarılır.
- Ayıltmak için uğraşmanıza gerek yoktur. Kişi yavaş yavaş kendine gelir. Ancak kişiyi kendi haline bırakmak kendini yaralamasına sebep olabilir.
- Kişi kendine geldikten sonra yorgunluk, geçici olarak bilinç kaybı, sersemlik olabilir. Bu yüzden bir süre dinlendirilmelidir. Kendine geldikten sonra hastaneye götürülmelidir.
- Kişi dişlerini sıkıyorsa ağzına elinizi kesinlikle uzatmayınız sert ve temiz bir cisimle dilinin solunum yolunu tıkamasını önleyiniz. ⓘ
